Nur wenn auf der nationalen Gesundheitsplattform der aktuelle Kontext von Patientinnen und Patienten genau bekannt ist, können diese auf der Plattform in ihrem Krankheitsverlauf optimal unterstützt werden. Dieser Beitrag zeigt, wie es gelingen kann, auch schon ohne vollautomatische Erkennung von Kontextinformationen bereits einen spürbaren Nutzen zu stiften. Dies eröffnet die Möglichkeit, die Gesundheitsplattform zeitnah in einer ersten Ausbaustufe zu verwirklichen und schnell einen echten Mehrwert zu stiften.
Die nationale Gesundheitsplattform bietet bereits ab dem Start einen erheblichen Nutzen für Patientinnen und Patienten. Erkrankungen sind in der Bevölkerung nicht gleichmäßig verteilt – vielmehr konzentrieren sich die meisten Krankheitsfälle auf eine relativ kleine Zahl von Indikationsbereichen. Dazu zählen insbesondere Herz-Kreislauf-Erkrankungen, Krebs, Diabetes mellitus, psychische Erkrankungen sowie muskuloskelettale Leiden. Hinter diesen Bereichen stehen rund 150 Diagnosen, die zusammen über 90 Prozent des gesamten Krankheitsgeschehens in Deutschland ausmachen. Damit lassen sich frühzeitig große Bevölkerungsgruppen erreichen.
Ein Beispiel: Im Jahr 2024 berichteten in Deutschland 10,3 Prozent der Erwachsenen einen ärztlich diagnostizierten Diabetes mellitus (RKI 2024). Ein einziges Pfadmodell für diese Indikation hätte somit das Potenzial, Millionen von Menschen direkt anzusprechen und zu unterstützen.
Der größtmögliche Nutzen einer nationalen Gesundheitsplattform entsteht für Patientinnen und Patienten durch die Bereitstellung genau der Gesundheitsinformations- und Serviceangebote, die perfekt zu dem jeweiligen individuellen Kontext passen, also inhaltlich und situativ relevant sind: Je besser das Angebot auf den Kontext zugeschnitten ist, desto größer die Unterstützung im Krankheitsverlauf. Die Plattform kann jedoch nur in dem Umfang personalisiert werden, in dem auch individuelle Kontextinformationen verfügbar sind (vgl. Pfadmodellierung: Grundlagen).
Was sind Kontextinformationen?
Bei Kontextinformationen handelt es sich um Angaben zum jeweiligen Kontext einer bestimmten Person. Dazu zählen grundlegende personenbezogene Merkmale (z. B. Alter, Geschlecht, Gewicht), Informationen zum Gesundheitsstatus (z. B. Einnahme von Medikamenten, Nutzung von Gesundheitsdienstleistungen), aktuelle Ereignisse (z. B. Verordnung eines neuen Medikaments, Einweisung in ein Krankenhaus, das momentane Befinden) sowie individuelle Präferenzen in Bezug auf Informationsangebote (z. B. bevorzugte Sprache, Textniveau) (vgl. Ohne Kontext ist alles nichts).
Die Kontextinformationen stehen in externen IT-Systemen bereits digital zur Verfügung – die nationale Gesundheitsplattform muss zur Personalisierung des Informations- und Serviceangebots allerdings auch darauf zugreifen können. Dies erfordert Abstimmungen mit Anbietern bereits existierender Software-Lösungen, etwa Praxisverwaltungssysteme (PVS), Krankenhausinformationssysteme (KIS), elektronische Patientenakte (ePA), IT-Systeme der Krankenkassen, Gesundheits-Apps, Digitale Gesundheitsanwendungen (DiGA) u. v. m. Erwartungsgemäß wird es lange dauern, bis solche Abstimmungen und Integrationen erfolgreich abgeschlossen sind.
Die nationale Gesundheitsplattform ist daher so zu gestalten, dass sie bereits Nutzen für Patientinnen und Patienten stiftet, wenn noch gar kein oder nur sehr wenig Kontext vollautomatisch erkannt werden kann. Im Folgenden geht es zunächst um allgemeine Entwurfsprinzipien der Gesundheitsplattform, die zur Erkennung möglichst vieler Kontextfaktoren führen, auch wenn diese nicht digital vorliegen – immer mit dem Ziel, einen möglichst großen Nutzen mit der jeweils aktuell vorliegenden Ausbaustufe der Plattform und der IT-Infrastruktur zu erzeugen.
Anschließend wird exemplarisch der Umgang mit Kontextinformationen in drei Ausbaustufen der Gesundheitsplattform beschrieben:
- Ausbaustufe 1: Ohne automatische Kontexterkennung
- Ausbaustufe 2: Nutzung bereits existierender Gesundheits-IT-Infrastruktur ohne THE-Standard
- Ausbaustufe 3: Der THE-Standard zur automatischen Kontexterkennung
Allgemeine Entwurfsprinzipien zum Umgang mit nicht automatisch erkennbarem Kontext
Solange der individuelle Kontext einer Patientin oder eines Patienten noch nicht vollautomatisch erkannt werden kann, muss die nationale Gesundheitsplattform dies berücksichtigen und anders funktionieren als in der ursprünglich beschriebenen Vision, die als Vollausbaustufe zu betrachten ist (vgl. Unser Konzept in der Gesamtschau).
Ohne automatische Erkennung stehen der Plattform weniger Kontextinformationen über die jeweilige Person zur Auswertung zur Verfügung. Die Plattform kann die aktuelle Situation der Person dann noch nicht genau genug erfassen, um perfekt zugeschnittene Informations- und Serviceangebote auszuspielen. Jeder neu bekannte Kontextfaktor erhöht die Nützlichkeit der Plattform. Wenn bestimmte Faktoren noch nicht automatisch erkannt werden, müssen sie von den Nutzenden selbst eingegeben oder bestätigt werden. Daher ist das manuelle Erfassen von Kontextinformationen so einfach wie möglich zu gestalten. Zudem können Gestaltungshinweise für die zugrunde liegenden Pfadmodelle die Nützlichkeit der Plattform – bei fehlender automatischer Kontexterkennung – signifikant verbessern.
Manuelles Erfassen von Kontext
Wenn Patientinnen und Patienten bei jeder Nutzung der nationalen Gesundheitsplattform ihren Kontext manuell eingeben müssen, ist das mühsam und stellt keine valide Umsetzungsoption dar. Ebenso wenig ist es eine Lösung, ungeachtet des Kontexts sämtliche verfügbaren Angebote anzuzeigen und die sinnvolle Auswahl den Nutzenden zu überlassen.
Somit müssen in den frühen Ausbaustufen der nationalen Gesundheitsplattform Möglichkeiten gefunden werden, notwendige Kontextinformationen manuell zu erfassen, ohne dabei die Nutzenden zu überfordern. Ein vielversprechender Ansatz ist, die Erfassung der Informationen (möglichst) immer mit einem direkt wahrnehmbaren Nutzen zu verbinden.
Ein Beispiel: Eine Patientin nutzt ein Informationsangebot zu einem bestimmten Medikament. Der Plattform liegen wichtige Informationen zu Wechselwirkungen dieses Medikaments mit einem bestimmten Schmerzmittel vor. Nun könnte die Plattform aktiv nachfragen, ob die Patientin gerade Schmerzmittel einnimmt – und wenn ja, welche. Diese Kontextinformation kann die Plattform dann direkt nutzen, um Informationen zu Wechselwirkungen auszuspielen, und Services zum Wechselwirkungscheck anbieten.
Somit entsteht direkt ein unmittelbar nachvollziehbarer Nutzen durch die manuelle Eingabe der Kontextinformation, die ab diesem Zeitpunkt, auch beim Ausspielen aller weiteren Angebote berücksichtigt werden kann.
Eine weitere vielversprechende Strategie besteht darin, Kontextinformationen über die Setzung von Filtern zu erheben. So können Nutzende beispielsweise manuell den Filter einstellen, in welchem Bereich sich ihr Körpergewicht befindet (z. B. > 85 kg). Die Plattform speichert dann diese Information ab und spielt künftig nur noch Angebote aus, die zur ausgewählten Gewichtsklasse passen. Im gerade beschriebenen Fall könnte die Plattform auch direkt nach dem Körpergewicht fragen, ohne dass die Nutzenden sich über eine solche Abfrage wundern – ihnen ist schließlich klar, dass sie eine Gesundheitsplattform nutzen und dass solche Kontextinformationen hierfür hilfreich sind.
Ausspielen von Angeboten bei wenig Kontextwissen
In der Anfangsphase der nationalen Gesundheitsplattform wird es zunächst keine vollautomatische Kontexterkennung geben. Zudem ist es wahrscheinlich, dass die Zahl der unterstützten Indikationen begrenzt sein wird und auch das Angebot an verfügbaren Informationen und Services zunächst überschaubar bleibt. Diese Einschränkungen werden sich zwar kontinuierlich verringern, können jedoch gerade zu Beginn auch gezielt als Vorteil genutzt werden.
Lässt sich aufgrund fehlender Kontextfaktoren nicht entscheiden, ob ein Angebot ausgespielt werden soll oder nicht, kann es optional immer ausgespielt werden, um den Patientinnen und Patienten potenziell wichtige Angebote nicht vorzuenthalten.
Auch wenn über die Plattform nur qualitätsgesicherte und indikationsspezifische Angebote ausgespielt werden, wird anfangs dennoch eine größere Auswahl angezeigt werden, die nicht alle für die Nutzenden situativ relevant sind. Diese müssen daher die für sie aktuell wichtigen Angebote dann selbst auswählen. Dies ließe sich in der Anfangszeit durch Filter erleichtern, die von der Plattform angeboten werden. Die Plattform spielt somit nicht nur alle Angebote aus, sondern gibt alle Kontextfaktoren (bzw. Bedingungen) als Filteroptionen an, die für die Angebote gelten. Durch das manuelle Bestätigen oder Ablehnen bestimmter Kontextfaktoren verändert sich nicht nur die Zahl der ausgespielten Angebote – zusätzlich werden dadurch automatisch Kontextfaktoren erfasst.
Wird beispielsweise für Nutzende mit Diabetes mellitus Typ 2 angezeigt, dass Angebote ausgespielt werden, die nur für Insulinpflichtige relevant sind, eine Nutzerin durch das Ablehnen des Filters aber angibt, dass sie „nicht insulinpflichtig“ ist, wer den alle Angebote ausgeblendet, die nur für Insulinpflichtige relevant sind, und auch der Kontextfaktor „nicht insulinpflichtig“ wird gespeichert. Dieser kann ab sofort bei der weiteren Nutzung berücksichtigt werden. Beim Bestätigen und Ablehnen von Filtern müssen vereinzelt auch wieder aktiv Nachfragen bzgl. der Kontextfaktoren gestellt werden, da sich der Status im Krankheitsverlauf ändern kann.
Gestaltung von Pfadmodellen
Neben Anpassungen bei der Ausspielung von Informations- und Serviceangeboten im Patienteninformationspfad können auch Anpassungen bei der Gestaltung der zugrunde liegenden Pfadmodelle helfen, mit fehlenden Kontextinformationen umzugehen (vgl. Pfadmodellierung: Grundlagen). Pfadmodellentwicklerinnen und -entwickler (vgl. Pfadmodellierung: Aufgaben, Rollen und Zusammenarbeit) gestalten indikationsspezifische Pfadmodelle in Iterationen. Die Pfadmodelle werden somit über die Zeit immer nützlicher für Patientinnen und Patienten, weil immer mehr Themengebiete, Themen und zugehörige Angebote aufgenommen werden.
Pfadmodellentwicklerinnen und -entwickler verantworten die Gestaltung ihrer Pfadmodelle. Sie können jedoch durch Standards, Anleitungen und Hilfestellungen unterstützt werden, um zu sehen, welche Angebote für die jeweiligen Ausbaustufen der Plattform besonders hilfreich sind, um bestmöglich mit fehlenden Kontextinformationen umzugehen. Es ist wichtig, dass von Anfang an für möglichst viele Patientinnen und Patienten ein hoher Nutzen entsteht, indem ihnen viele Angebote ausgespielt werden, die für sie relevant sind, ohne dass die Plattform ihren Kontext kennen muss.
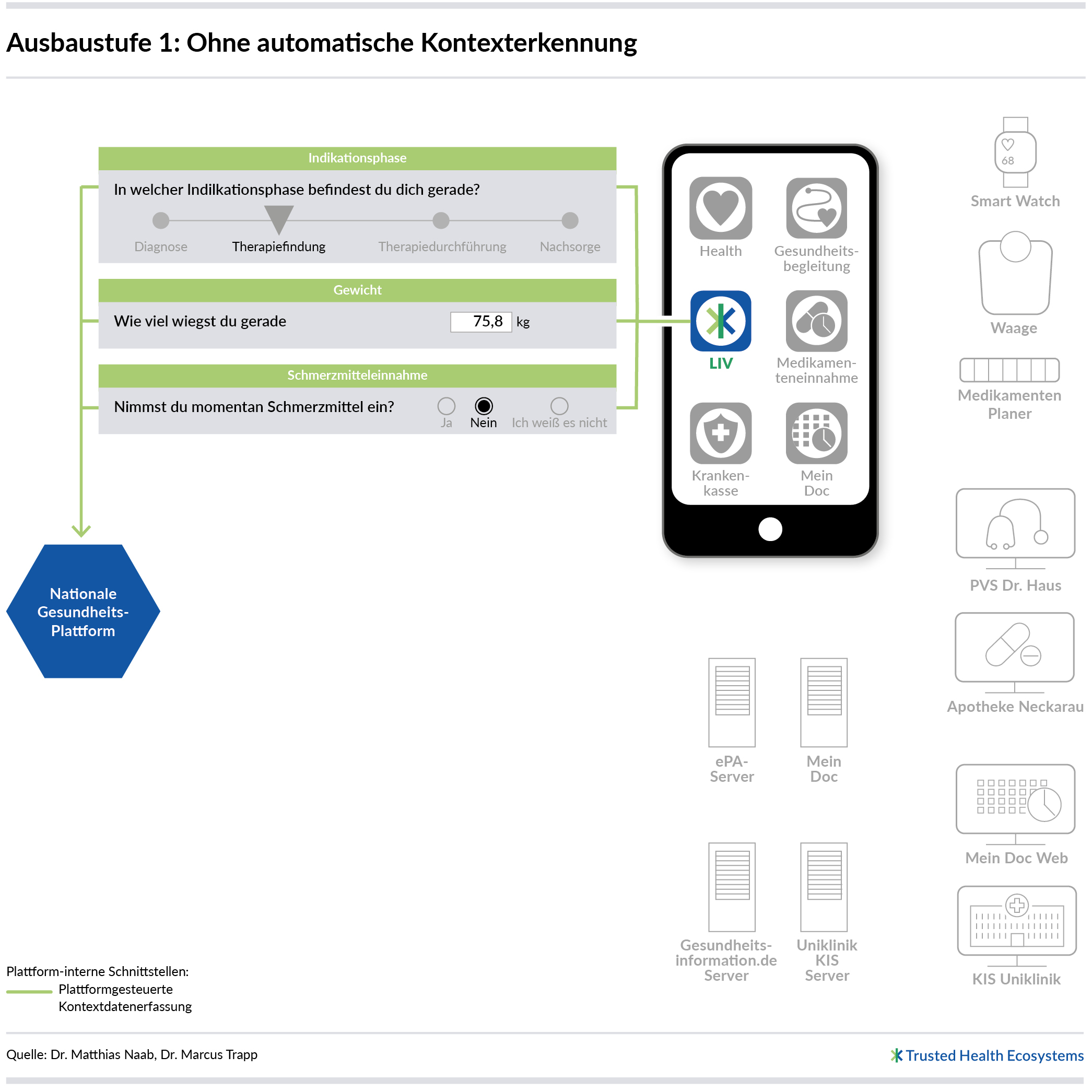
Ausbaustufe 1: Ohne automatische Kontexterkennung
In dieser Ausbaustufe gibt es keine automatische digitale Kontexterkennung. Alle Kontextinformationen müssen somit manuell von den Nutzenden erfasst werden. Die folgenden Abschnitte beschreiben, wie drei wichtige Bereiche so gestaltet werden können, dass die nationale Gesundheitsplattform auch unter diesen Umständen einfach zu nutzen ist und bereits einen erheblichen Mehrwert stiftet.
Einstieg in den Patienteninformationspfad
Die Nutzung der nationalen Gesundheitsplattform beginnt für Patientinnen und Patienten meist mit dem Login auf der Plattform-Webseite bzw. mit der Installation einer App (vgl. Entdecken statt suchen: Prototyp für eine nationale Gesundheitsplattform). Während der Installation können direkt einige Basisdaten der Patientin oder des Patienten abgefragt werden. Hier sollten unter keinen Umständen zu viele (Kontext-)Informationen erhoben werden, um die Nutzenden nicht abzuschrecken. Bisher haben sie noch keinen Vorteil durch die Plattform erleben können – daher könnte die Eingabe einer zu großen Menge an persönlichen Daten sie verunsichern. Da für die Nutzung eines digitalen und personalisierten Gesundheitsangebots durchaus einige persönliche Angaben benötigt werden, können hier Daten wie Name, (biologisches und identifiziertes) Geschlecht, Größe, Gewicht, Alter erhoben werden. Zudem sollte das eigene medizinische Expertise-Niveau erfasst werden, um Angebote in einer gut verständlichen (Fach-)Sprache auszuspielen.
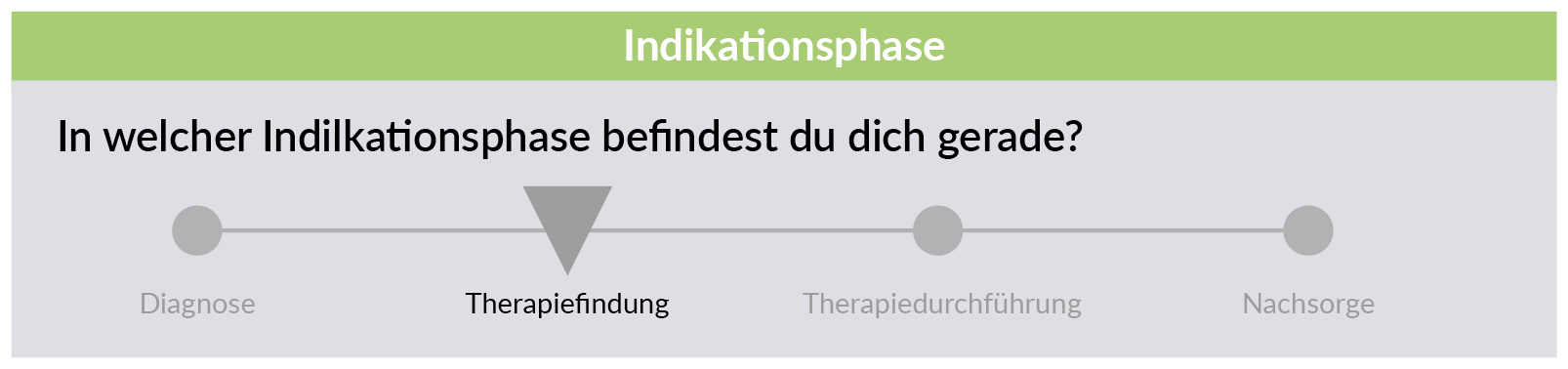
Nach Abschluss der Installation müssen die Nutzenden ihre aktuelle Indikation und ihre aktuelle Phase im Krankheitsverlauf erfassen. Da die Gesundheitsplattform zum Start zunächst nur wenige Indikationen unterstützen wird, ist dies sehr einfach und schnell durchzuführen. Jetzt sollten wichtige Kontextfaktoren erfasst werden, wenn sie für die gewählte Indikation sehr relevant und noch nicht erfasst sind (z. B. Schwangerschaftsstatus).
Digitale Abkürzung
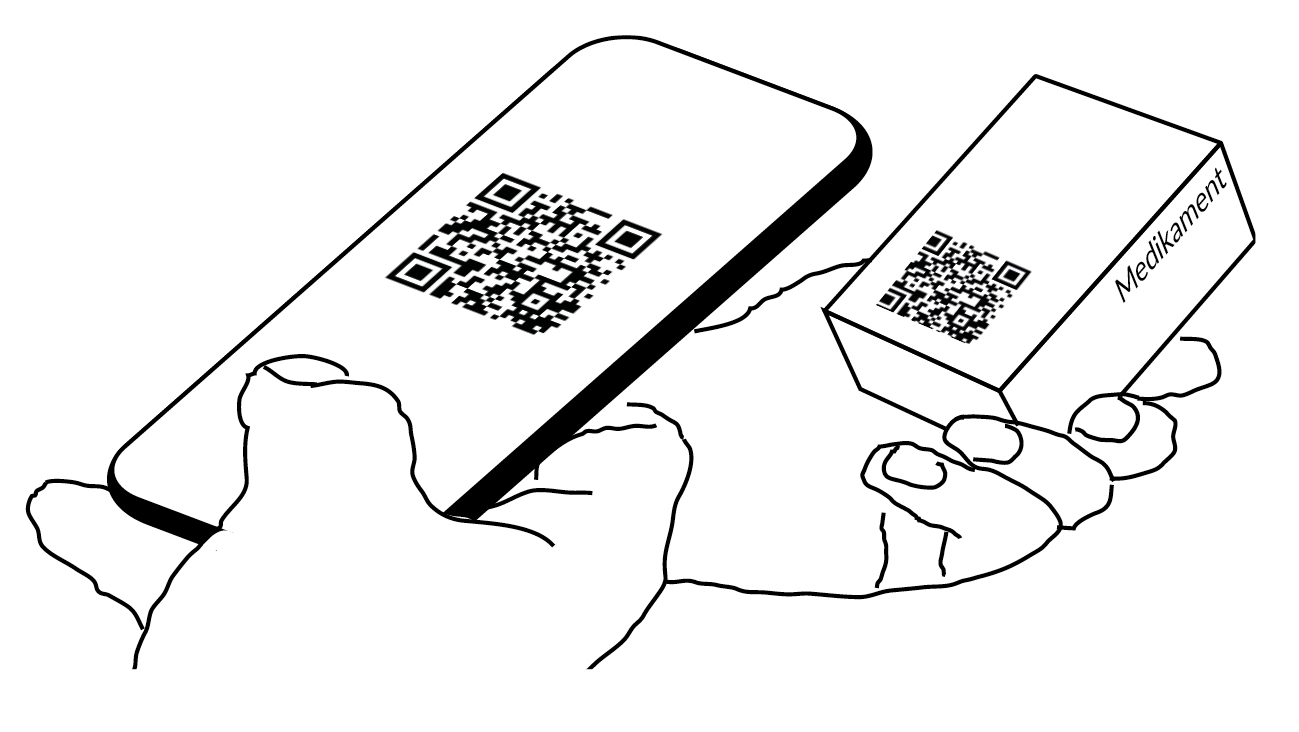
Für die hier beschriebenen Schritte sind digitale Abkürzungen möglich, die auch ohne IT-Integration in andere Apps bzw. Systeme oder gar deutschlandweit abgestimmte Standards auskommen, aber trotzdem die Benutzbarkeit erhöhen und das Nutzungserlebnis verbessern. Durch Nutzung der bereits vorhandenen Funktionen des Interaktionsgeräts (i. d. R. Mobiltelefon oder Tablet) können beispielsweise QR-Codes gescannt sowie Medikamentenpackungen oder Rezepte abfotografiert und analysiert werden. So könnten zum Beispiel behandelnde Ärztinnen oder Ärzte ihren Patientinnen oder Patienten einen Informationszettel aushändigen, der einen QR-Code enthält, in dem sowohl die aktuelle Indikation als auch die aktuelle Phase (z. B. Diagnosephase) einkodiert sind. Durch Abscannen des QR-Codes ersparen die Nutzenden sich die Eingabe dieser Informationen. Ähnlich verhält es sich mit dem Abfotografieren von Medikamentenpackungen, Rezepten o. Ä. Die Gesundheitsplattform kann aus diesen Bildern wichtige Kontextfaktoren ableiten und entsprechend relevante Informations- und Serviceangebote ausspielen.
Bestimmung der aktuellen Phase im Krankheitsverlauf
Allein durch das Wissen über die aktuelle Phase im Krankheitsverlauf kann die nationale Gesundheitsplattform schon relevante Informations- und Serviceangebote ausspielen. Ohne automatische Kontexterkennung lässt sich ein Phasenwechsel jedoch im Allgemeinen nur durch die aktive Eingabe der Patientinnen oder Patienten erfassen. Wird die aktuelle Phase bei jeder Nutzung prominent angezeigt, kann das jeweils dazu animieren, sie ggf. – also bei Bedarf – anzupassen. Da es nur wenige Phasen gibt, ist ein Wechsel sehr einfach und schnell gemacht: indem die neue Phase aus einem Menü ausgewählt oder ein Schieberegler bewegt wird. Um sicherzugehen, kann auch in regelmäßigen Abständen nach einem Phasenwechsel gefragt werden (z. B. bei jeder Nutzung, einmal am Tag, einmal pro Woche). Allerdings sollte dies nicht zu oft erfolgen, da die Nutzenden das schnell als störend empfinden werden. Die Kontextinformation zur aktuellen Phase im Krankheitsverlauf ist jedoch so wichtig, dass sie unbedingt erfasst werden muss.
In Ausnahmefällen kann eine Phase auch erkannt werden, indem die Nutzung analysiert wird: Beschäftigt sich eine Patientin oder ein Patient (verstärkt) mit Themen auf der Plattform, die eindeutig einer bestimmten Phase zuzuweisen sind, lässt sich dadurch ggf. eine neue Phase identifizieren. Aber auch hier sollten die Nutzenden den erkannten Phasenwechsel zumindest kurz manuell bestätigen. Das Gleiche gilt für Informationen, die durch das Abfotografieren und Analysieren von Medikamentenpackungen, Rezepten, Überweisungen o. Ä. erkannt werden.
Auswahl der relevantesten Themen
Wie bereits beschrieben, werden auch all jene Angebote ausgespielt, für die aufgrund fehlender Kontextfaktoren nicht entschieden werden kann, ob sie inhaltlich und situativ relevant sind. So wird vermieden, dass den Patientinnen und Patienten potenziell wichtige Angebote vorenthalten werden. Dies führt jedoch dazu, dass bei wenigen erfassten Kontextinformationen eine Vielzahl an Angeboten ausgespielt wird, die nur bedingt wichtig sind. Die Nutzenden müssen sich dann aus der Summe aller Angebote die für sie entscheidenden manuell heraussuchen. Vorteilhaft ist auch hier wieder, dass nur bereits qualitätsgesicherte Angebote ausgespielt werden und somit die Zahl deutlich geringer ist als bei der Informationssuche in einschlägigen Suchmaschinen außerhalb der Plattform.
Um den Patientinnen und Patienten die Auswahl so einfach wie möglich zu machen, gibt es mehrere Optionen:
- Jedem Patienteninformationspfad liegt ein Pfadmodell zugrunde, das in einer hierarchischen Baumstruktur organisiert ist (Angebote gehören zu Themen, Themen gehören zu Themengebieten und Themengebiete zu Phasen) (vgl. Pfadmodellierung: Grundlagen). Lässt sich der Kontext nicht ausreichend gut erkennen, könnte diese Struktur den Nutzenden explizit angezeigt werden, damit sie die Themengebiete und Themen auswählen können. Je nach manueller Auswahl der Patientinnen und Patienten werden dann entsprechende Angebote gezeigt. Umgekehrt wäre es genauso möglich: Es werden direkt alle Angebote angezeigt und durch Abwählen von Phasen, Themengebieten oder Themen werden dann Angebote ausgeblendet. Die manuelle Auswahl trägt im Hintergrund auch zur Bestimmung des aktuellen Kontexts bei.
- Weitere Möglichkeiten, um Patientinnen und Patienten nicht direkt mit zu vielen (nicht relevanten) Angeboten zu überfordern, bietet die Gestaltung der Pfadmodelle. Die Pfadmodellentwicklerinnen und -entwickler (vgl. Pfadmodellierung: Aufgaben, Rollen und Zusammenarbeit) könnten für jede Phase ein „Haupt-Themengebiet“, für jedes Themengebiet ein „Haupt-Thema“ und für jedes Thema ein „Haupt-Informationsangebot“ sowie ein „Haupt-Serviceangebot“ spezifizieren. Diese Angebote sollten für die meisten Nutzenden den größten Nutzen stiften, unabhängig von ihrem aktuellen Kontext. Den Nutzenden werden zunächst nur die Haupt-Elemente angezeigt. Weitere Elemente können dann manuell eingeblendet werden. Darüber hinausgehende Angebote lassen sich danach manuell einblenden – oder werden automatisch eingeblendet, sobald weitere Kontextinformationen vorliegen.
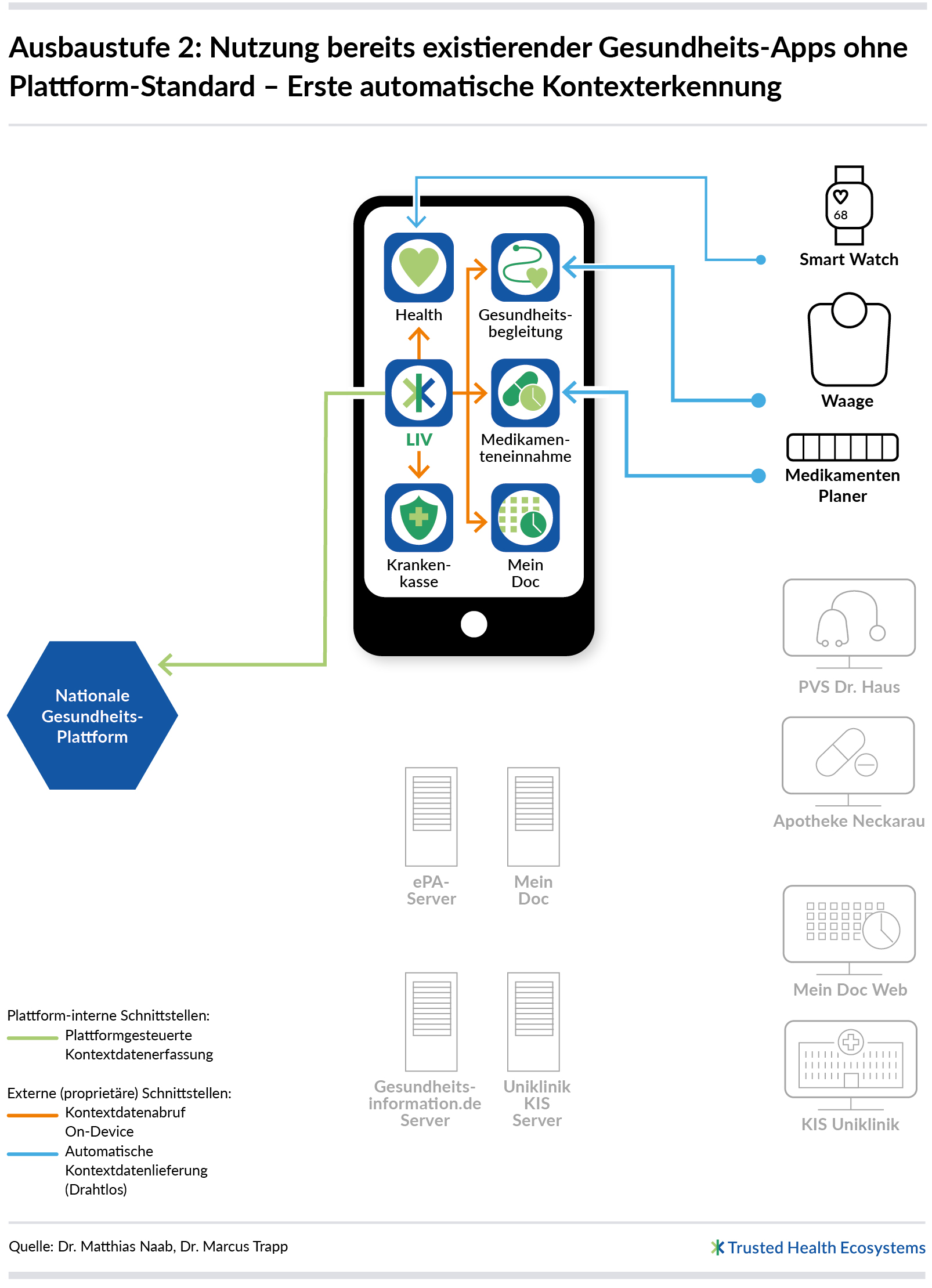
Ausbaustufe 2: Nutzung bereits existierender Gesundheits-Apps ohne Plattform-Standard
In dieser Entwicklungsstufe greift die nationale Gesundheitsplattform auf bestehende IT-Infrastrukturen zurück, um wichtige Kontextfaktoren digital zu erfassen. Dadurch entfällt die Notwendigkeit der manuellen Eingabe. Dabei werden bereits existierende Schnittstellen zu (Gesundheits-)Apps, DiGAs und (Gesundheits-) IT-Systemen genutzt. Anpassungen dieser Schnittstellen, um sie besser für die Gesundheitsplattform nutzbar zu machen, werden nicht ausgehandelt, sondern die Schnittstellen werden so genutzt, wie der Hersteller sie definiert hat. Somit muss auch nur die nationale Plattform angepasst bzw. erweitert werden. Diese Erweiterungen hat der Betreiber der Plattform aber vollständig unter eigener Kontrolle und er ist somit nicht auf die Unterstützung Dritter angewiesen. Selbstverständlich werden nur Informationen verarbeitet, zu denen die Patientinnen und Patienten ihr ausdrückliches Einverständnis gegeben haben.
Existierende Gesundheits-Apps
Apps, DiGAs oder IT-Systeme, von denen die nationale Gesundheitsplattform zwar profitieren könnte, die aber (noch) keine Schnittstelle anbieten, werden in dieser Ausbaustufe nicht genutzt. Diese Stufe ist ein sinnvoller Zwischenschritt auf dem Weg zur finalen Vision, in der die Plattform selbst definierte Standardschnittstellen vorgibt, um die Integration mit möglichst vielen Apps, DiGAs und IT-Systemen zu vereinfachen. Dies erfordert jedoch viele Abstimmungen mit Anbietern bereits existierender Software-Lösungen, beispielsweise Praxisverwaltungssysteme (PVS), Krankenhausinformationssysteme (KIS), elektronische Patientenakte (ePA), behördliche Systeme, IT-Systeme der Krankenkassen, Gesundheits-Apps, DiGAs u. v. m.) (vgl. Ausbaustufe 3). Um Patientinnen und Patienten jedoch schnellstmöglich ein besseres Nutzungserlebnis durch semi-automatische Kontexterkennung zu ermöglichen, ist die Nutzung schon existierender Schnittstellen ein sinnvoller Schritt.
Es gibt bereits eine große Zahl an (Gesundheits-)Apps und (Gesundheits-)ITSystemen, die zur Identifikation von Kontextfaktoren genutzt werden können. Einige Beispiele:
- Health-Hub-Apps, die mehrere Gesundheitsdienste und -Informationen bündeln
- Health-(Device-)Apps: Bluetooth-Waage, Medikamentenverwaltung, Buchungssysteme für Ärztinnen und Ärzte
- Non-Health-Apps: Lauftraining, Smart Home
- Health-Portal(-Apps): Nicht-kommerziell, Krankenkassen
Um die Kontextinformationen der Drittanbieter zu erhalten, lassen sich zwei Wege beschreiben:
Datenaustausch auf dem Interaktionsgerät (On-Device)
App-Hersteller können direkt auf Interaktionsgeräten (i. d. R. Mobiltelefon oder Tablet) Schnittstellen anbieten (On-Device). Die nationale Gesundheitsplattform bezieht ihre Daten auf dem Gerät über diese Schnittstellen mit einer eigenen App (z. B. LIV, das in unserer Vision exakt auf Patientinnen und Patienten zugeschnittene User Interface). Die Daten werden dann von dieser App ans Backend der Gesundheitsplattform weitergeleitet. Der Datenaustausch direkt auf dem Interaktionsgerät ist sehr sicher, da die Daten in der Regel hochverschlüsselt abgelegt sind. Daher ist dies die bevorzugte Austauschoption für sensitive, persönliche Daten.
Datenaustausch über Backends
Backend-Schnittstellen der Hersteller sind eine weitere Möglichkeit, Kontextinformationen zu sammeln. Ein Hersteller eines (Gesundheits-)IT-Systems oder einer (Gesundheits-)App bietet in diesem Fall eine in der Regel proprietäre Schnittstelle an, über die Dritte Daten mit seinem Backend austauschen können. Hersteller von (Gesundheits-)Apps können selbst entscheiden, wie sie Daten mit anderen Apps oder IT-Systemen austauschen wollen. Sie können die Austauschoption auf dem Gerät zur Verfügung stellen, über ihr Backend oder sogar beides. Die Gesundheitsplattform nutzt in Ausbaustufe 2 die Option, die am besten für sie passt – und das kann sich von Anbindung zu Anbindung unterscheiden.
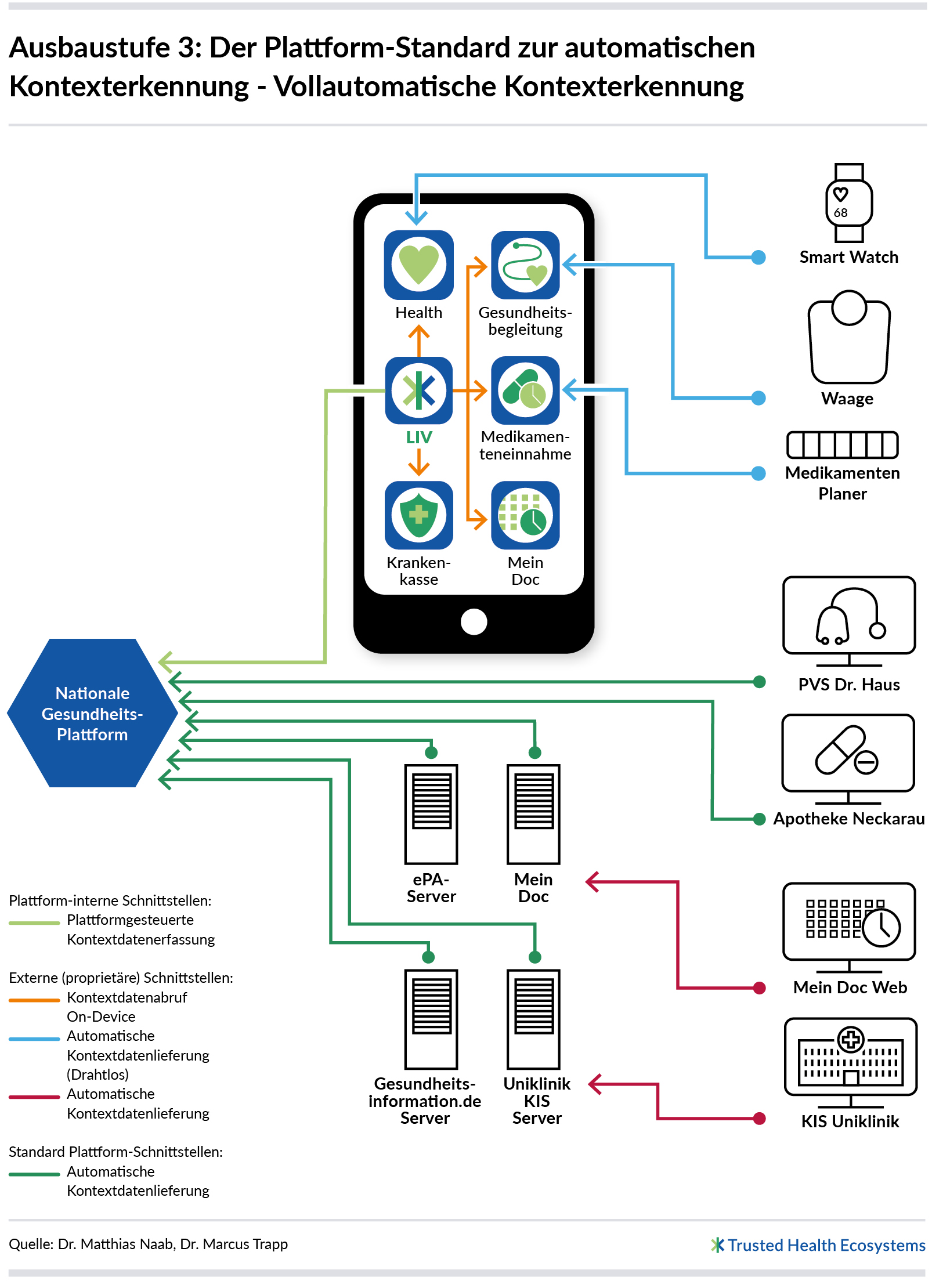
Ausbaustufe 3: Der Plattform-Standard zur automatischen Kontexterkennung
In dieser Ausbaustufe soll die nationale Gesundheitsplattform möglichst alle benötigten Kontextfaktoren automatisch erkennen können. Hierzu muss eine Spezifikation der Kontextfaktoren offengelegt werden, sowie Wege angeboten
werden, wie diese zur Plattform gelangen können. Diese Ausbaustufe ist als Ergänzung der beiden zuvor beschriebenen Ausbaustufen zu sehen und nicht als Ersatz.
Anbindungen an bereits existierende (Gesundheits-) IT-Systeme oder (Gesundheits-)Apps, die in Ausbaustufe 2 unter Ausnutzung von proprietären Schnittstellen bereits in die Gesundheitsplattform integriert wurden, werden weiterhin genutzt. Ebenso kann es auch immer wieder Kontextfaktoren geben, die (noch) schwierig bis unmöglich automatisch zu erfassen sind. Diese Faktoren ließen sich dann – wie in Ausbaustufe 1 beschrieben – manuell abfragen. So könnten Patientinnen und Patienten beispielsweise gefragt werden: „Wie fühlst du dich heute?“
Ziel dieser Ausbaustufe ist, das Beitragen von Kontextfaktoren zur nationalen Gesundheitsplattform so einfach wie möglich zu gestalten. So sollen möglichst viele Unternehmen und Organisationen dazu gebracht werden, Kontextfaktoren beizusteuern. Lag in Ausbaustufe 2 der Aufwand für die Integration neuer Kontextfaktoren noch vollständig in den Händen der Gesundheitsplattform, verteilt sich der Aufwand in Ausbaustufe 3 auf mehrere Instanzen. Die Aufgabe der Plattform ist, eine Spezifikation der benötigten Kontextfaktoren bereitzustellen und mindestens eine Schnittstelle anzubieten, über die die Kontextfaktoren bereitgestellt werden können. Zudem liegt die Verantwortung für die Qualitätssicherung des Datenaustauschs als auch die eindeutige Patientenidentifikation bei der Plattform.
Definition einer öffentlichen Kontextfaktorsammlung
Alle Kontextfaktoren, die von der nationalen Gesundheitsplattform verarbeitet werden können, sind in der Kontextfaktorsammlung zusammengefasst. Die Sammlung enthält nicht die Daten selbst, sondern nur eine inhaltliche Beschreibung der unterstützten Kontextfaktoren. Zur Nutzung durch Dritte (Kontextfaktorlieferanten) muss die Kontextfaktorsammlung öffentlich zugänglich sein. In der Sammlung sind alle Kontextfaktoren in einer hierarchischen Baumstruktur angeordnet. Für jeden Kontextfaktor muss eine Datenmodellspezifikation bereitgestellt werden, die beschreibt, wie konkrete Kontextwerte für Kontextfaktoren über eine Schnittstelle an die Plattform zu liefern sind. Dazu gehört der benötigte Datentyp des Kontextfaktors sowie sein gültiger Wertebereich.
Diese Struktur muss nicht von Grund auf neu entwickelt werden. Um eine Interoperabilität zu gewährleisten, integriert die Gesundheitsplattform bereits existierende und vor allem schon gut verbreitete Kontextfaktorbeschreibungen in die Kontextfaktorsammlung (z. B. aus den Fast Healthcare Interoperability Resources (FIHR).
Gestaltung von öffentlichen Schnittstellen zur Plattform
Neben der Spezifikation der Kontextfaktorsammlung muss die nationale Gesundheitsplattform auch Schnittstellen bereitstellen, über die Kontextfaktorlieferanten die aktuellen Werte liefern können. Für jeden Kontextfaktor muss mindestens eine Schnittstelle spezifiziert werden. Die Gesundheitsplattform setzt auch hier auf etablierte Standards und bietet beispielsweise REST-Schnittstellen (Representational State Transfer) oder FIHR an. Die Plattform stellt eine umfassende und präzise API-Dokumentation (Application Programming Interface) zur Verfügung – inklusive einer klaren Definition aller Sicherheitsmechanismen. Es soll Kontextfaktorlieferanten so einfach wie möglich gemacht werden, Kontextwerte zur Plattform beizutragen.
Qualitätssicherung von Kontextinformationen
Die Verantwortung für die Qualitätssicherung liegt beim Betreiber der nationalen Gesundheitsplattform. Neben den üblichen Aufgaben muss hier insbesondere ein Weg gefunden werden, wie mit unterschiedlichen oder gar widersprüchlichen Kontextwerten für ein und denselben Kontextfaktor umgegangen wird. Mit zunehmender Bekanntheit und Beliebtheit der Plattform wird es für einige Kontextfaktoren weit mehr als nur einen Lieferanten geben, der Kontextwerte für ein und denselben Kontextfaktor über die gleiche oder über parallele Schnittstellen liefert. Die Plattform muss Regeln definieren, wie sie den bestmöglichen (z. B. den genauesten) Wert verwendet, da die Werte mit hoher Wahrscheinlichkeit in unterschiedlicher Qualität angeboten werden (z. B. Gewicht in kg mit oder ohne Nachkommastellen).
Eindeutige Identifikation von Patientinnen und Patienten
Damit die nationale Gesundheitsplattform kontextspezifische Daten von Patientinnen und Patienten von (Gesundheits-)IT-Systemen und (Gesundheits-)Apps erfolgreich verarbeiten kann, müssen sich die Daten eindeutig Patientinnen und Patienten zuordnen lassen. Hierzu könnte eine eindeutige ID verwendet werden, die sowohl von den IT-Systemen und Apps als auch von der Plattform genutzt wird. Hier kann ggf. ebenfalls auf existierende Lösungen zurückgegriffen werden, wie etwa die GesundheitsID des Bundes, die von der elektronischen Patientenakte (ePA), dem E-Rezept und digitalen Gesundheitsanwendungen (DiGA) zur Identifikation der Patientinnen und Patienten genutzt wird.
Früher Nutzen ist gut, reicht aber auf Dauer nicht aus
Die nationale Gesundheitsplattform kann bereits in einem frühen Entwicklungsstadium den Patientinnen und Patienten viel nutzen, auch wenn sich deren spezifischer Kontext noch nicht automatisch erfassen lässt. Somit wird es möglich, eine erste Ausbaustufe der Plattform bereits kurzfristig zu starten. Dieser frühe Nutzen entsteht jedoch nicht von selbst, sondern muss sowohl bei der Gestaltung der Plattform als auch bei der Modellierung der zugrunde liegenden Pfadmodelle in frühen Ausbaustufen explizit bedacht werden (vgl. Pfadmodellierung: Aufgaben, Rollen und Zusammenarbeit).
Doch obwohl die Gesundheitsplattform schon früh etlichen Mehrwert für Patientinnen und Patienten stiften kann, darf das Zielbild eines umfassenden digitalen Ökosystems nicht aus den Augen verloren werden. Denn nur dann wird eine automatische Kontexterkennung ermöglicht, die den entscheidenden Vorteil bietet: Gesundheitsinformationsangebote und -services können genau zum richtigen Zeitpunkt bereitgestellt und gezielt an Patientinnen und Patienten vermittelt werden.
Autoren
Dr. Matthias Naab und Dr. Marcus Trapp sind Co-Founder von Full Flamingo. Sie helfen Unternehmen, pragmatisch die wichtigen Entscheidungen in der digitalen Transformation abzusichern. Bis 2022 waren sie am Fraunhofer IESE als Führungskräfte tätig und haben das Thema „Digitale Ökosysteme und Plattformökonomie“ mit aufgebaut und verantwortet.