Eine nachhaltige digitale Transformation der Gesundheitsversorgung erfordert mehr als innovative und technische Lösungen – sie bedarf interdisziplinärer Ansätze und einer aktiven Mitgestaltung seitens der Nutzenden. Die Vielzahl von Informationsquellen und das wachsende Angebot digitaler Services sowie Behandlungs- und Interaktionsoptionen eröffnen Patientinnen und Patienten neue Möglichkeiten der Mitbestimmung. Damit diese Chancen effektiv genutzt werden können und die Patientenzentrierung gestärkt wird, kann eine nationale Gesundheitsplattform eine zentrale Anlaufstelle bieten. Der Schlüssel zu deren Erfolg liegt in der engen Einbindung der Nutzenden, denn die Zukunft der digitalen Gesundheitsversorgung lässt sich nur gemeinsam gestalten. Der folgende Artikel beleuchtet, was bei der Konzeption einer nationalen Gesundheitsplattform im Hinblick auf die Einbindung der Nutzenden zu beachten ist.
Eine gemeinsame digitale Vision
Auf nationaler Ebene treiben Gesetze wie das Digital-Gesetz (DigiG), das Gesundheitsdatennutzungsgesetz (GNDG) sowie die Digitalisierungsstrategie des Bundesgesundheitsministeriums die digitale Transformation des Gesundheitswesens aktiv voran. Die Einführung der elektronischen Patientenakte (ePA), des E-Rezepts oder Ansätze zur besseren Nutzung von Gesundheitsdaten (basierend auf dem GDNG) stellen bereits wichtige Schritte dar. Auch auf europäischer Ebene setzt der „Europäische Gesundheitsdatenraum“ (EHDS) bedeutende Impulse, um die Nutzung von Gesundheitsdaten zu fördern und die grenzüberschreitende Gesundheitsversorgung zu stärken.
Im Zentrum dieser Entwicklungen stehen die Patientinnen und Patienten sowie all jene, die das Gesundheitssystem nutzen. Dies ist entscheidend, denn die digitale Transformation des Gesundheitswesens und der biotechnologische Fortschritt führen dazu, dass die Nutzenden neben den digitalen Lösungsangeboten mit einer stetig wachsenden Zahl an Behandlungs- und Interaktionsoptionen, Informationsangeboten und einer großen Akteursvielfalt konfrontiert werden. Hinzu kommt der Einfluss global agierender Techunternehmen, die mit nutzerfreundlichen Plattformen in den Gesundheitsmarkt drängen. Dies erhöht nicht nur die Zahl der Entscheidungsnotwendigkeiten, sondern auch die Eigenverantwortung der Nutzenden (BMG 2023; BMG 2024).
Die visionäre Plattformstrategie „Trusted Health Ecosystems“ ergänzt die Digitalisierungsvorhaben auf nationaler und internationaler Ebene. Sie fördert durch die Selektion und Bündelung vertrauenswürdiger Informations- und Serviceangebote die gesundheitliche Teilhabe (siehe Unser Konzept in der Gesamtschau — Bertelsmann THE). So können Nutzende unterstützt werden, informierte Entscheidungen zu treffen, und im Behandlungsgeschehen aktiv und kollaborativ mitwirken. Gleichzeitig soll ein digitaler Vertrauensraum geschaffen werden, der Datenschutz, Datensicherheit und die informationelle Selbstbestimmung gewährleistet, während er die Datensolidarität zur Verbesserung der gesundheitlichen Versorgung fördert.
Ein Schlüssel zur bedarfsgerechten Digitalisierung des Gesundheitswesens: Die Einbindung der Nutzerinnen und Nutzer
Bei der Konzeption einer nationalen Gesundheitsplattform spielt die Einbindung der Nutzenden eine zentrale Rolle, um sicherzustellen, dass die entwickelten Lösungen den Bedürfnissen und Bedarfen der Zielgruppe gerecht werden.
Wird die Plattform so gestaltet, dass sie sich an den Nutzenden orientiert, erhöht sie deren Akzeptanz und Zufriedenheit, stärkt Vertrauen und sorgt für die intensivere Nutzung der Angebote – was sich langfristig positiv auf die Gesundheitsversorgung auswirken kann (Fischer 2020; Hochmuth et al. 2020).
Etliche Initiativen sowie partizipative Entwicklungs- und Forschungsansätze stärken eine entsprechende Einbindung bzw. Partizipation und geben ihr einen Rahmen. Unabhängig vom jeweiligen Fokus ist allen gemeinsam, dass Entwickelnde, Gesundheitsdienstleistende sowie Patientinnen und Patienten eng zusammenarbeiten müssen.
Partizipative Ansätze für die Entwicklung einer nationalen Gesundheitsplattform
Um die Nutzenden konkret einzubinden, gibt es diverse partizipative Forschungs- und Designansätze, die sich gegenseitig ergänzen und verstärken können. Diese sollten bei der Konzeption einer nationalen Gesundheitsplattform berücksichtigt werden.
Eine relevante internationale Initiative ist die International Collaboration for Participatory Health Research (ICPHR), die sich für die Förderung und Weiterentwicklung partizipativer Gesundheitsforschung einsetzt. Ihr auf den deutschsprachigen Raum fokussiertes Partnernetzwerk PartNet bietet eine Plattform für den Austausch zwischen Forscherinnen, Praktikern sowie Bürgerinnen und Bürgern. Darüber hinaus fördert es die Entwicklung und Verbreitung partizipativer Forschungsmethoden.
Mit einem besonderen Blick auf Deutschland hat das Bundesministerium für Bildung und Forschung (BMBF) eine Digitalisierungsstrategie entwickelt. Diese will den Dialog zwischen Wissenschaft und Gesellschaft stärken sowie Bürgerinnen und Bürger aktiv in Forschungsprozesse einbinden. Ergänzend unterstützt das BMBF-Forschungsprogramm „Miteinander durch Innovation“ partizipative Ansätze in Innovationsprozessen und fördert Projekte, die innovative Lösungen für gesellschaftliche Herausforderungen unter Einbeziehung verschiedener Akteure entwickeln (BMBF 2023).
Im Bereich der Forschung spielt das Patient and Public Involvement (PPI) eine zentrale Rolle. Dieser Ansatz bezieht Patientinnen und Patienten, Angehörige sowie die Öffentlichkeit in den gesamten Forschungsprozess aktiv ein – angefangen bei der Festlegung von Prioritäten, über die Planung und Durchführung, bis hin zur Verbreitung der Ergebnisse.
Noch einen Schritt weiter geht die Partizipative Gesundheitsforschung / Participatory Health Research (PGF/PHR), da sie die Betroffenen als gleichberechtigte Forschungspartnerinnen und -partner betrachtet. Ihr Ziel ist, die Kluft zwischen Wissenschaft und Praxis zu überbrücken und Forschungsergebnisse direkt in eine verbesserte Gesundheitsversorgung umzusetzen.
Ein weiterer Ansatz ist Community-Based Participatory Research (CBPR), ein kollaborativer Forschungsansatz, der die Mitglieder einer Gemeinschaft ebenfalls als gleichberechtigte Partnerinnen und Partner einbezieht. Er ist besonders wertvoll, wenn es darum geht, Lösungen für spezifische Gemeinschaften, wie beispielsweise unterrepräsentierte oder benachteiligte Bevölkerungsgruppen, zu entwickeln. Dies können marginalisierte ethnische Gruppen sein oder Gemeinschaften mit besonderen gesundheitlichen Herausforderungen sowie Gesundheitsdisparitäten.
Ergänzend dazu ermöglicht der Citizen-Science-Ansatz den Bürgerinnen und Bürgern, aktiv an wissenschaftlichen Projekten teilzunehmen. Dies erfolgt unter anderem durch die Sammlung oder Analyse von Daten – was in diesem Kontext beispielsweise bedeuten kann, eigene Gesundheitsdaten über Smartphone-Apps zu erfassen und zu teilen (NIHR; Wright et al. 2021).
Im Bereich des Designs bieten partizipative Ansätze weitere Möglichkeiten, die Nutzenden einzubinden. Human-Centered Design (HCD) und User-Centered Design (UCD) stellen den Menschen – also die potenziellen Nutzenden – in den Mittelpunkt des Designprozesses und berücksichtigen bei der Entwicklung digitaler Gesundheitslösungen deren Bedürfnisse, Präferenzen und Verhaltensweisen. Die Ansätze, angelegt als iterative Prozesse, beziehen die Nutzerinnen und Nutzer in jeder Phase des Entwicklungszyklus ein.
Ein weiterer Ansatz ist Co-Creation oder Co-Design. Hier gestalten potenzielle Nutzende und die Entwickelnden im Idealfall als gleichberechtigte Partnerinnen oder Partner den gesamten Entwicklungsprozess. Dies kann zu besonders innovativen Lösungen führen, die die Perspektiven und Erfahrungen aller Beteiligten berücksichtigen.
Werden diese verschiedenen Forschungs- und Designansätze kombiniert, ermöglicht das eine umfassende und vielschichtige Einbindung von Nutzerinnen und Nutzern – bzw. Patientinnen und Patienten – in die Entwicklung von (digitalen) Gesundheitsinterventionen, -systemen und -services. Somit wäre es wichtig, sich mit Blick auf eine nationale Gesundheitsplattform verschiedener Ansätze zu bedienen – auch wenn es sich vordergründig nicht um einen wissenschaftlichen Prozess handelt.
Überblick: Forschungs- und Designansätze
Forschung wird hier als Koproduktion zwischen Wissenschaft, Fachkräften und den betroffenen Menschen gesehen. Ziel ist, durch partnerschaftliche Zusammenarbeit neue Erkenntnisse zu gewinnen sowie die Gesundheit und Chancengleichheit zu fördern, wobei die Beteiligten den gesamten Prozess aktiv und gleichberechtigt mitgestalten.
Spezifische Gemeinschaften werden als gleichberechtigte Partnerinnen und Partner integriert. Ziel ist, Wissen und Maßnahmen zu kombinieren, um soziale Veränderungen herbeizuführen und gesundheitliche Ungleichheiten, basierend auf bspw. soziale, wirtschaftliche und umweltbedingte Faktoren, zu verringern.
Bürgerinnen und Bürger nehmen aktiv an Forschungsprojekten teil, indem sie z. B. Daten sammeln, analysieren oder interpretieren. Ziel ist, die öffentliche Beteiligung an Wissenschaft zu fördern.
Hier stehen die Bedürfnisse, Wünsche, Perspektiven und Verhaltensweisen der Nutzenden im Mittelpunkt des Entwicklungs- und Designprozesses. Ziel ist, intuitive (= anwendungsfreundliche), effektive und relevante Lösungen, Produkte oder Services zu schaffen.
Nutzende und Entwickelnde arbeiten gemeinsam am gesamten Entwicklungsprozess. Ziel ist, durch die Einbindung vielfältiger Perspektiven innovative und bedarfsorientierte Lösungen zu finden.
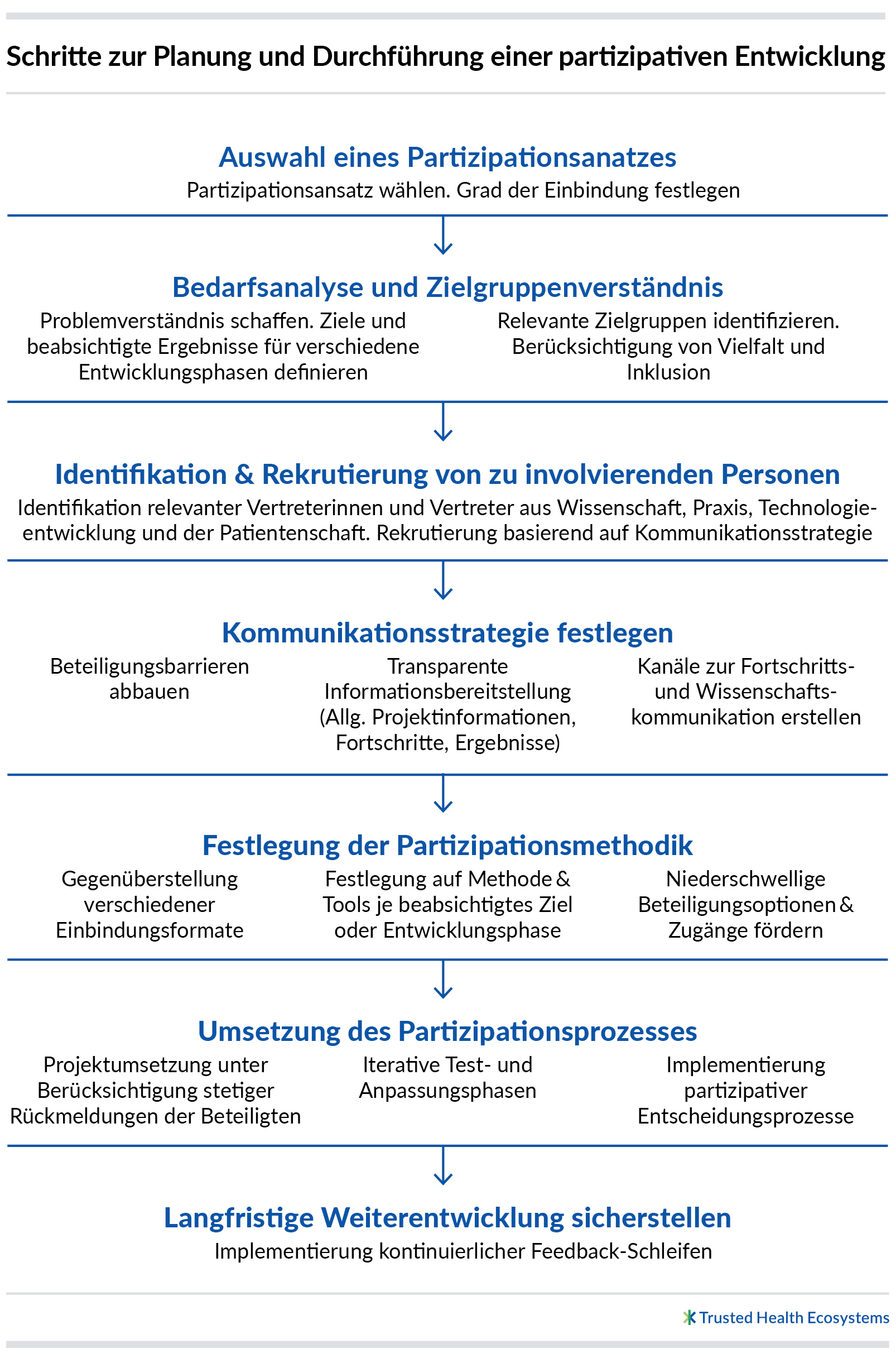
Einbindung von Nutzerinnen und Nutzern bei der Konzeption einer nationalen Gesundheitsplattform – Empfehlungen
Bei einer nationalen Gesundheitsplattform, die auf der Vision von Trusted Health Ecosystems basiert, stehen Patientinnen und Patienten im Fokus. Diese sind naturgemäß äußerst divers, darüber hinaus müssen vulnerable Gruppen berücksichtigt werden (z. B. im Hinblick auf die Sprach- und Lese-Barrierefreiheit, die Vermeidung eines Digital Health Divide). Daher bietet es sich an, mittels unterschiedlicher Formate – z. B. Umfragen, Interviews, Fokusgruppen, Workshops (jeweils analog und digital) – die jeweiligen Bedürfnisse, Erwartungen und Akzeptanzkriterien zu erheben.
Schon bei der Wahl der Erhebungsmethode ist es notwendig, die Zielgruppen einzubinden, um eine möglichst hohe Teilnahme zu fördern und dem Credo der gemeinschaftlichen Bearbeitung des gesamten Prozesses gerecht zu werden. In einem späteren Schritt sollte die Entwicklung der Plattform iterativ erfolgen, indem beispielsweise Nutzende regelmäßige Tests durchführen und deren Feedback sowie Impulse zur Gestaltung laufend in die weitere Entwicklung einfließen.
Die Einbindung von Patientinnen und Patienten sollte also nicht nur einer ethischen und moralischen Verpflichtung folgen, sondern vielmehr als strategische Notwendigkeit betrachtet werden, um die Nutzung der Plattform wirkungsvoll und bedarfsgerecht zu gestalten.
Nachfolgend werden übergeordnete Schritte zur partizipativen Entwicklung einer Gesundheitsplattform grob skizziert, um eine nachhaltige und inklusive Lösung zu schaffen (OECD 2022).
Herausforderungen und Lösungsansätze
Die Entwicklung einer neuen digitalen Gesundheitsplattform bringt zahlreiche Herausforderungen mit sich, die nicht nur technischer Natur sind. Bei digitalen Gesundheitslösungen müssen Sicherheitsaspekte und Datenschutz höchste Priorität haben, um das Vertrauen der Nutzenden zu gewährleisten. Zudem sind Standards der informierten Einwilligung zu wahren und ethische Aspekte zu berücksichtigen. Dies erfordert eine enge Zusammenarbeit zwischen Entwicklern, Juristinnen und Juristen sowie Ethikerinnen, um sicherzustellen, dass die Lösungen den rechtlichen und ethischen Anforderungen entsprechen.
Die Interoperabilität zwischen unterschiedlichen Systemen sowie die Integration von Technologien wie Künstlicher Intelligenz (KI) und Big Data sind entscheidende Erfolgsfaktoren. Nur wenn digitale Lösungen reibungslos mit bestehenden Strukturen harmonieren, können sie effizient genutzt werden und die Versorgung verbessern.
Damit Bürgerinnen und Bürger die digitalen Lösungen nutzen können, müssen soziale und digitale Barrieren überwunden werden. Es bedarf diverser Bildungs- und Unterstützungsangebote, um der Bevölkerung – und somit auch den Patientinnen und Patienten – den Zugang und den Umgang im Hinblick auf die neuen Technologien zu erleichtern.
Das Ziel sollte sein, einer sogenannten digitalen Gesundheitskluft – einem Digital Health Divide – entgegenzuwirken. Durch partizipative Prozesse lassen sich die Bedürfnisse diverser und insbesondere vulnerabler Zielgruppen berücksichtigen. Dies umfasst sowohl technische Aspekte (z. B. Kompatibilität mit Screenreadern) als auch den sprachlichen Zugang (z. B. einfache Sprache, mehrsprachige Angebote) – immer mit dem Ziel, eine Barrierefreiheit sicherzustellen. Zudem kann durch gezielte Schulungen und Aufklärung die digitale Kompetenz gefördert und so der Umgang mit der „neuen“ Gesundheitswelt ermöglicht werden. Dies erfordert eine enge Zusammenarbeit zwischen Bildungsinstitutionen, Gesundheitsdienstleistern und Technologieanbietern.
Schlussplädoyer
Die digitale Transformation des Gesundheitswesens ist nicht nur ein technisches Vorhaben, sondern eine gesellschaftliche Verantwortung, und sie kann nur durch eine starke Partizipation der Nutzerinnen und Nutzer nachhaltig gelingen. Alle Beteiligten – Entscheidungsträgerinnen und -träger, die Gesundheitsversorgung, Entwicklerinnen und Entwickler sowie Anbieter von digitalen Lösungen und die Wissenschaft – sind dazu aufgerufen, Patientinnen und Patienten aktiv in die Gestaltungsprozesse einzubeziehen. Es ist unerlässlich, die Bedürfnisse und Wünsche der Nutzenden in den Mittelpunkt digitaler Initiativen zu stellen, um eine patientenzentrierte Gesundheitsversorgung zu schaffen.
Nur durch eine enge Zusammenarbeit und den entschlossenen Willen, die Patientinnen und Patienten konsequent in den Fokus zu rücken, können wir sicherstellen, dass die digitale Gesundheitsversorgung nicht nur effizient, sondern auch gerecht, transparent und inklusiv gestaltet wird.
Literatur
BMG – Bundesministerium für Gesundheit (2024). Digitalisierung im Gesundheitswesen. https://www.bundesgesundheitsministerium.de/themen/digitalisierung/digitalisierung-im-gesundheitswesen.html
BMG – Bundesministerium für Gesundheit (2023). Digitalisierungsstrategie. https://www.bundesgesundheitsministerium.de/themen/digitalisierung/digitalisierungsstrategie.html
Fischer, Florian (2020). Digitale Interventionen in Prävention und Gesundheitsförderung: Welche Form der Evidenz haben wir und welche wird benötigt?. Bundesgesundheitsbl 63, 674–680. https://doi.org/10.1007/s00103-020-03143-6
Hochmuth, Alexander, Anne-Kathrin Exner & Christoph Dockweiler (2020). Implementierung und partizipative Gestaltung digitaler Gesundheitsinterventionen. Bundesgesundheitsbl 63, 145–152. https://doi.org/10.1007/s00103-019-03079-6
BMBF – Bundesministerium für Bildung und Forschung (2023). Partizipationsstrategie Forschung. https://www.bmbf.de/SharedDocs/Downloads/DE/2023/partizipationsstrategie.pdf?__blob=publicationFile&v=4
NIHR – National Institute for Health Research (o. D.). What is patient and public involvement and public engagement? School for Primary Care Research. https://www.spcr.nihr.ac.uk/PPI/what-is-patient-and-public-involvement-and-engagement
Wright, Michael, Theresa Allweiss & Nikola Schwersensky (2021). Partizipative Gesundheitsforschung. In: Bundeszentrale für gesundheitliche Aufklärung (BZgA) (Hrsg.). Leitbegriffe der Gesundheitsförderung und Prävention. Glossar zu Konzepten, Strategien und Methoden. https://doi.org/10.17623/BZGA:Q4-i085-2.0
PartNet – Netzwerk für Partizipative Gesundheitsforschung (o. D.). http://partnet-gesundheit.de/ueber-uns/organisatorischer-rahmen/
OECD (2022). OECD Guidelines for Citizen Participation Processes, OECD Public Governance Reviews, OECD Publishing, Paris, https://doi.org/10.1787/f765caf6-en
Autorinnen
Mina Luetkens
Die studierte Physikerin war viele Jahre in globalen Rollen bei großen Pharmaunternehmen tätig, u. a. als Portfolio-Managerin, Interne Revisorin und Controllerin. Öffentlich setzt Mina Luetkens sich für die Position der Patientinnen und Patienten sowie gesellschaftliche Beteiligung ein. Ihre persönlichen Schwerpunkte liegen in der Vernetzung der Bereiche Technologie und System/Kultur. Mit Patients4Digital treibt sie das Thema Partizipation im Gesundheitswesen (partizipative Forschung und Entwicklung) sowie Human Centered Healthcare voran.
Vera Weirauch
Vera Weirauch ist wissenschaftliche Mitarbeiterin in der Abteilung Healthcare am Fraunhofer-Institut für Software- und Systemtechnik ISST. Seit 2022 bringt sie dort ihre Expertise in verschiedenen Forschungsprojekten zur digitalen und datengetriebenen Gesundheitsversorgung der Zukunft ein. Als Doktorandin forscht sie zu partizipativen Verfahren im Bereich Digital Health und untersucht die Einbindung von Bürgerinnen und Bürgern in Entwicklungs- und Evaluationsprozesse digitaler Gesundheitsinterventionen.