In unserer Vision bieten nationale Gesundheitsplattformen den Patientinnen und Patienten vertrauenswürdige Gesundheitsinformationen und -services, die optimal für die jeweils aktuelle gesundheitliche Situation ausgewählt und aufbereitet sind. Die Grundlage solcher Patienteninformationspfade bilden sogenannte Pfadmodelle. Dieser Beitrag beschreibt, wie indikationsspezifische Pfadmodelle gestaltet werden können und wie damit sichergestellt wird, dass alle ausgespielten Gesundheitsangebote inhaltlich und situativ relevant sind.
Patienteninformationspfade sind das Herzstück unserer Vision einer digitalen Gesundheitsplattform (vgl. Entdecken statt suchen: Prototyp für eine nationale Gesundheitsplattform). Als Patienteninformationspfad (Patient Information Pathway) wird ein konkreter individueller Interaktionsdurchlauf einer Patientin oder eines Patienten bezeichnet, der für eine Indikation – immer passend zum Kontext – geeignete Services und Informationen aktiv anbietet. Ein Patienteninformationspfad enthält somit die Summe aller passgenau bereitgestellten Services und Informationen. Da sowohl der Krankheitsverlauf als auch die Informationsbedürfnisse individuell unterschiedlich sind, ist jeder Informationspfad anders – sozusagen maßgeschneidert. Für jede Indikation sind daher unendlich viele Patienteninformationspfade denkbar.
Pfadmodelle: Die Grundlage für Patienteninformationspfade
Um auf einer nationalen Gesundheitsplattform individuelle und personalisierte Patienteninformationspfade zu erzeugen, werden – als deren wichtigste Grundlage – indikationsspezifische Pfadmodelle verwendet. Mit einer neu geschaffenen Modellierungssprache sowie dem dazugehörigen Modellierungsprozess und Software-Werkzeugen können Expertinnen und Experten selbst ein Pfadmodell als Vorlage für den im Krankheitsverlauf auftretenden Informationsbedarf erstellen. Die so entstehenden Pfadmodelle berücksichtigen neben medizinischen Fragen auch das Thema Krankheitsbewältigung sowie alle organisatorischen und leistungsrechtlichen Themen, die im Behandlungsverlauf für Patientinnen und Patienten wichtig sind.
Bei der Pfadmodellierung durch Expertinnen und Experten (Patientenorganisationen, Fachgesellschaften etc.) (vgl. Pfadmodellierung: Aufgaben, Rollen und Zusammenarbeit) spielen Kontextinformationen – z. B. „Patientin ist schwanger“ oder „Patient wünscht konservative Behandlung“ – eine zentrale Rolle: Passend zum Kontext legt das Expertenteam fest, welche Gesundheitsinformationen und -services angeboten werden sollten. Auf diese Weise findet das Fach- und Erfahrungswissen unterschiedlicher wissenschaftlicher Disziplinen seinen Weg in die Patienteninformationspfade.
Alle Pfadmodelle müssen zwei wichtige Fragen beantworten:
- Welche der qualitätsgesicherten Angebote sind für die Indikation inhaltlich relevant?
- Unter welchen Kontextbedingungen sind die inhaltlich relevanten Angebote für die Patientinnen und Patienten situativ relevant?
Evolutionäre Plattform
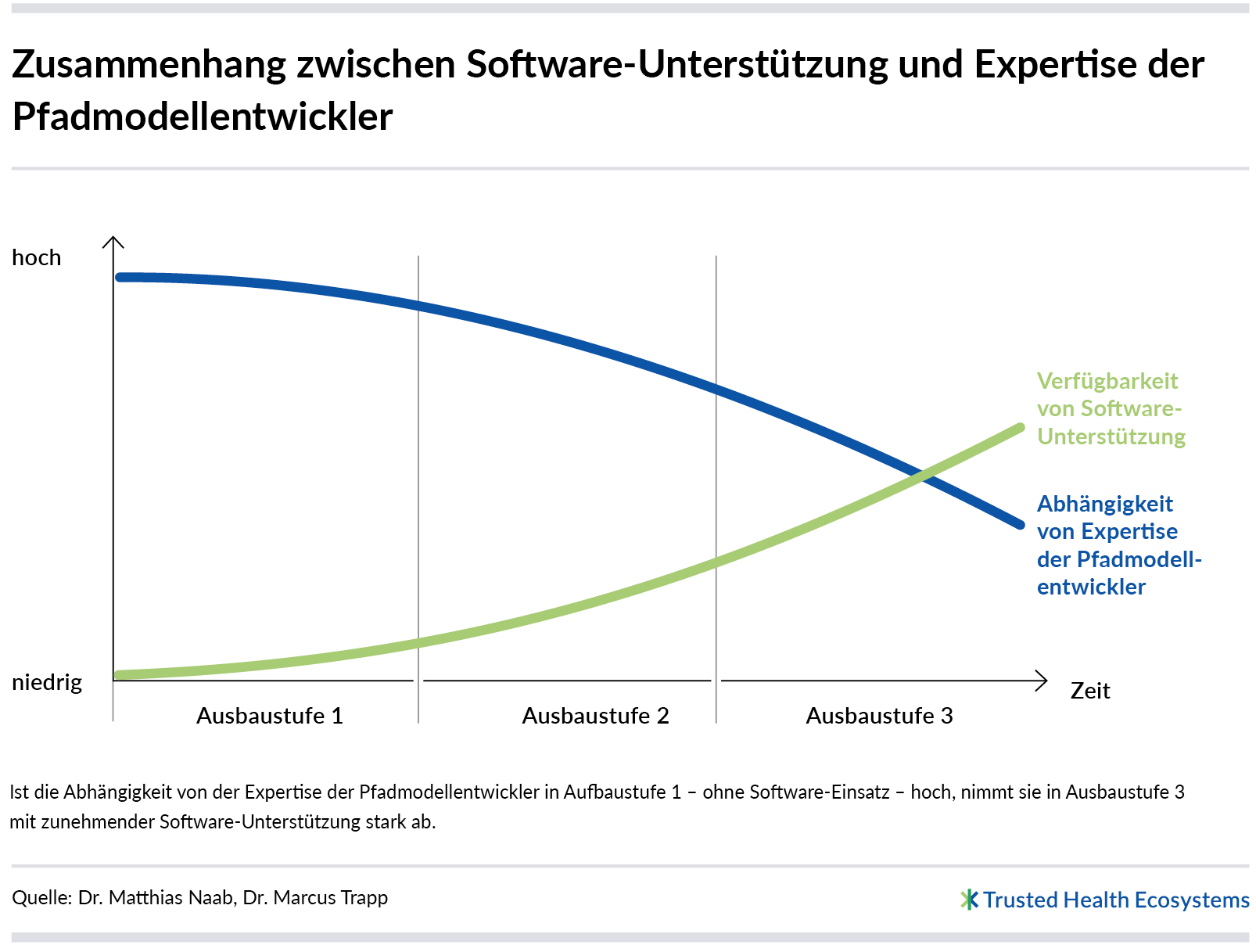
Dieser Artikel beschreibt das grundsätzliche Prinzip, nach dem indikationsspezifische Pfadmodelle als Grundlage für Patienteninformationspfade erstellt werden können. Er beschreibt jedoch nicht, wie, wann und von wem die Modelle erstellt werden. Denn in den verschiedenen Ausbaustufen der Plattform sind jeweils unterschiedliche Varianten möglich. Um die Plattform schnell an den Start zu bringen, ist es möglich, die Pfadmodelle vollständig manuell sowie rein auf Basis der Expertise der Modellierenden zu erstellen. Mit der Zeit können immer bessere Software-Werkzeuge zur Verfügung gestellt werden, um die Modellierung zu unterstützen (z. B. automatisches Durchsuchen von Angebotsquellen nach neuen oder aktualisierten Angeboten). Die Automatisierung lässt sich immer weiter steigern, ggf. sogar bis hin zu einer vollautomatischen Pfadmodellerstellung.
Das gleiche Prinzip gilt für die Auswahl der Pfadmodelle, die als Nächstes von der Plattform unterstützt werden: Über die verschiedenen Ausbaustufen wird die anfänglich auf Expertise beruhende Auswahl immer mehr mit Software unterstützt (vgl. Pfadmodellierung: Kontextinformationen stiften schnellen Nutzen).
Die Modellierung inhaltlich relevanter Angebote
Jedes Pfadmodell wird spezifisch für eine Indikation erstellt. Als Grundlage für die Auswahl könnte die „Internationale Klassifikation der Krankheiten“ (ICD-11) dienen sowie weitere Klassifikationen, z. B. der Operationen- und Prozedurenschlüssel (OPS 2024) oder die Systematized Nomenclature of Medicine – Clinical Terms (SNOMED CT).
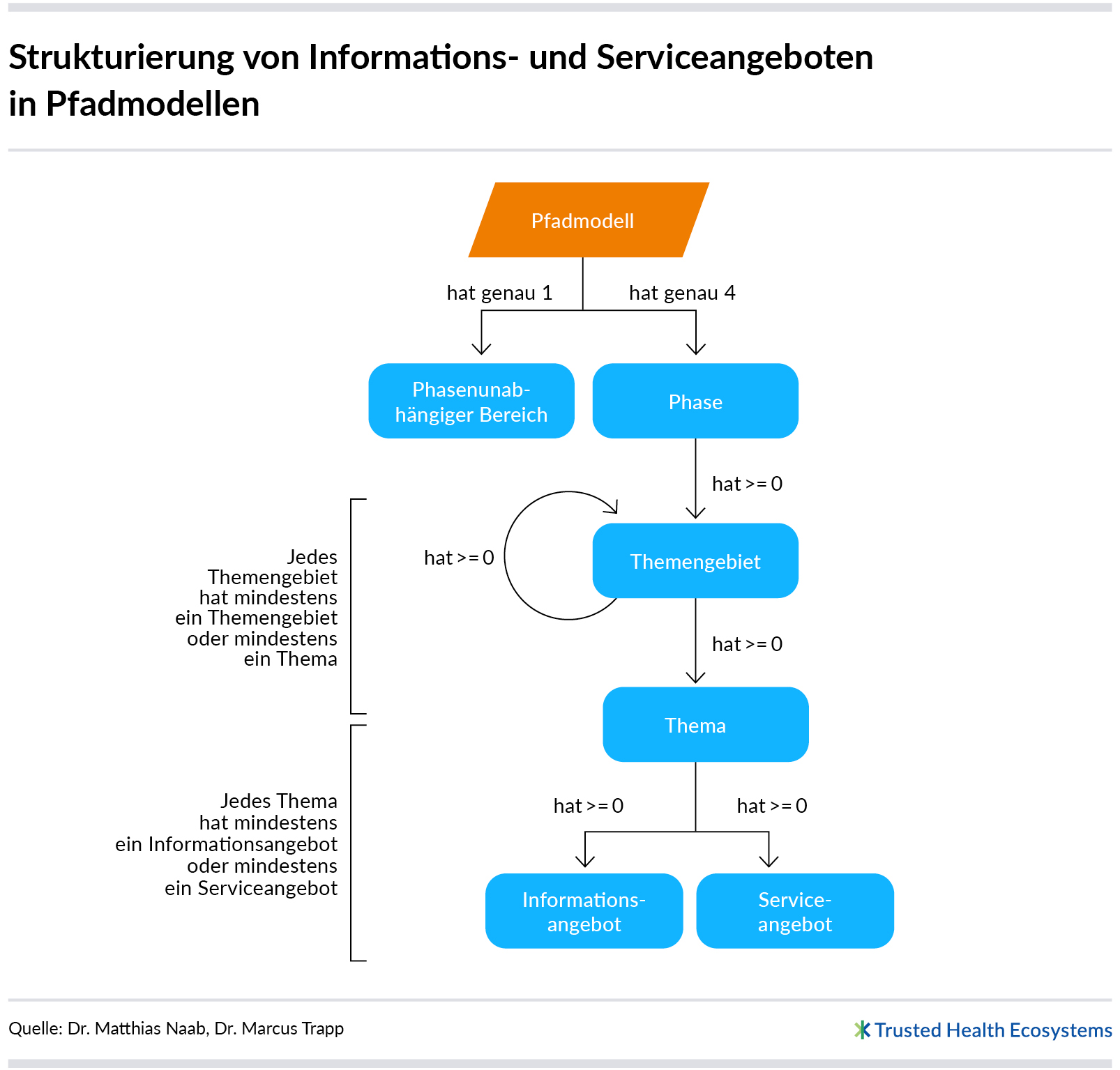
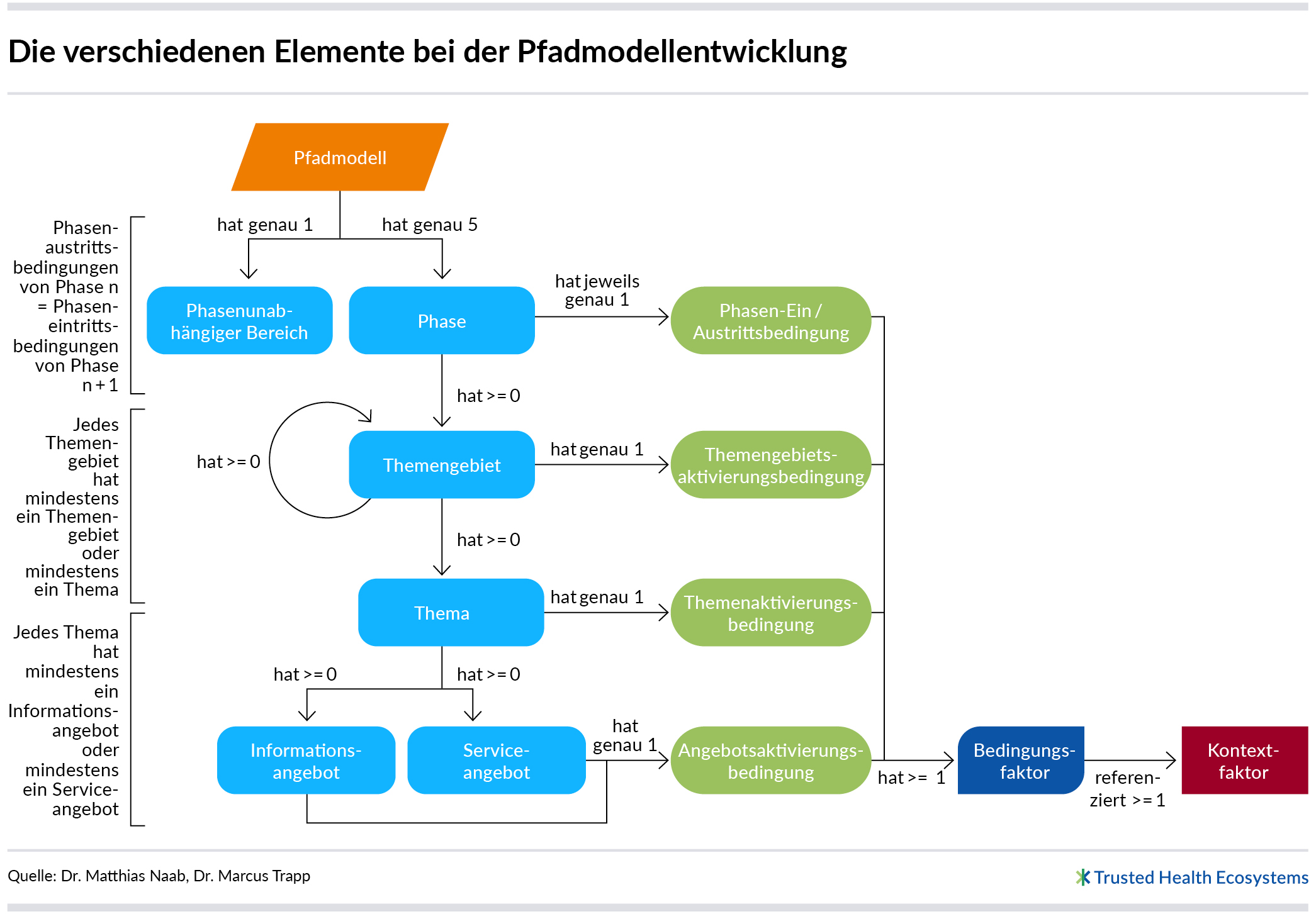
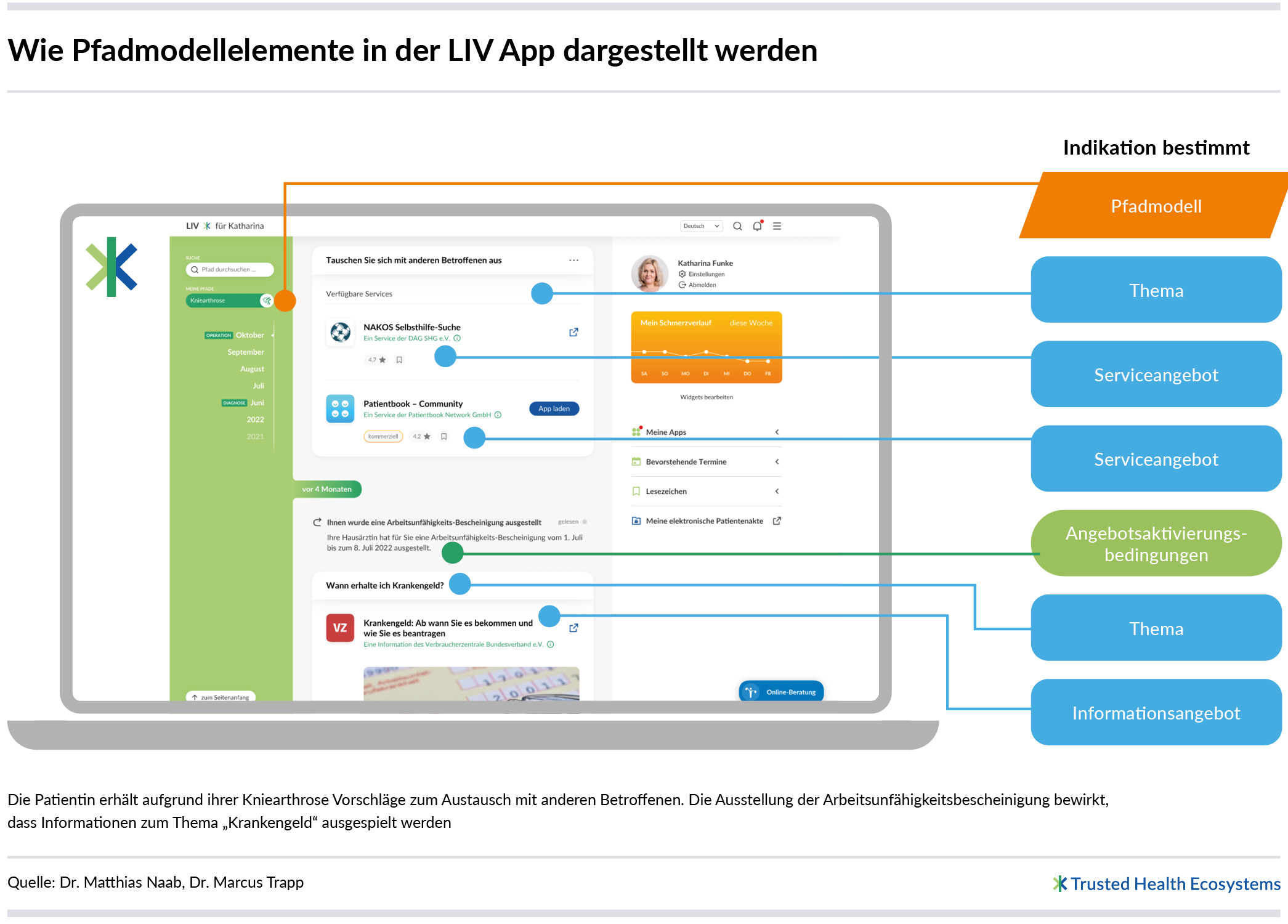
Ein Ziel bei der Modellierung eines Pfadmodells besteht darin, nur die Informations- und Serviceangebote aufzunehmen, die für die entsprechende Indikation inhaltlich relevant sind. So wird ausgeschlossen, dass den Patientinnen und Patienten in ihrem abgeleiteten Informationspfad unpassende oder für sie nebensächliche Angebote präsentiert werden. Bei der Zuordnung inhaltlich relevanter Angebote sind folgende Modellelemente zu berücksichtigen: Themen, Themengebiete und Phasen.
Themen
Um die richtigen Angebote auswählen zu können, werden zunächst die Themen festgelegt, die in Bezug auf die jeweilige Indikation relevant sind. Die Themen werden als Fragen aufbereitet, wie Patientinnen und Patienten sie typischerweise formulieren. Hier einige Beispiele für das Pfadmodell zu Kniearthrose:
- Wie finde ich einen guten Facharzt, eine gute Fachärztin?
- Wie kann ich mich auf einen Arztbesuch vorbereiten?
- Wie behalte ich meine Medikamenteneinnahme im Blick?
- Wie kann ich mich mit anderen Betroffenen austauschen?
- Wann und wie erhalte ich Krankengeld?
- Wann ist bei Kniearthrose eine Operation notwendig?
- Habe ich das Recht auf eine ärztliche Zweitmeinung?
- Wie finde ich ein passendes Krankenhaus?
- Wie vereinbare ich einen Termin in einem Krankenhaus?
- Wie bereite ich mich auf einen Krankenhausaufenthalt vor?
- Wie funktioniert die bei mir geplante OP zum Kniegelenkersatz?
- Was kann ich tun, wenn ich Angst vor meiner OP habe?
- Habe ich Anspruch auf Kostenübernahme für Krankenfahrten?
- Wie beantrage ich eine Krankenfahrt?
- Wie funktioniert die Wiedereingliederung in den Beruf?
- Wie funktioniert die ambulante Reha?
Diese Auswahl zeigt, dass im Pfadmodell unterschiedlichste medizinische, rechtliche und auch organisatorische Fragen enthalten sind. Zudem verdeutlicht die Liste, dass nicht alle Themen zu jedem Zeitpunkt im Krankheitsverlauf gleich bedeutsam sind.
Themen und Themengebiete
Zur Strukturierung der Themen und zur Verbesserung der Übersichtlichkeit des Pfadmodells können einzelne Themen größeren Themengebieten zugeordnet werden. Zum Beispiel lassen sich die Themen „Welche Nebenwirkungen hat Ibuprofen?“ und „Wie ist Ibuprofen einzunehmen?“ dem Themengebiet „Schmerzmittel“ zuordnen. Themengebiete werden nicht als Fragen formuliert. Sie können Themen, aber auch zusammenhängende Themengebiete bündeln, um die Modellierung zu vereinfachen. So könnten beispielsweise die Themengebiete „Schmerzmittel“ und „Schlaf- und Beruhigungsmittel“ dem Themengebiet „Arzneimitteltherapie“ zugeordnet werden.
Phasen
Phasen sind Modellelemente auf der höchsten Hierarchieebene eines Pfadmodells. Sie geben einen groben zeitlichen Krankheitsverlauf vor und haben eine eindeutige Reihenfolge. Zum Start der Plattform wurden zunächst vier Phasen ausgewählt, die zu einer Vielzahl von Indikationen passen:
- Diagnosephase
- Therapiefindungsphase
- Therapiedurchführungsphase
- Nachsorgephase
Diese Phasen sind zum Start der Plattform für jedes Pfadmodell gleich. Beim weiteren Ausbau der Plattform wird es Indikationen geben, die sich nicht optimal mit diesen vier Phasen in Pfadmodellen darstellen lassen. Dies kann flexibel gelöst werden, indem auch andere Phasen sowie eine andere Zahl an Phasen integriert werden können.
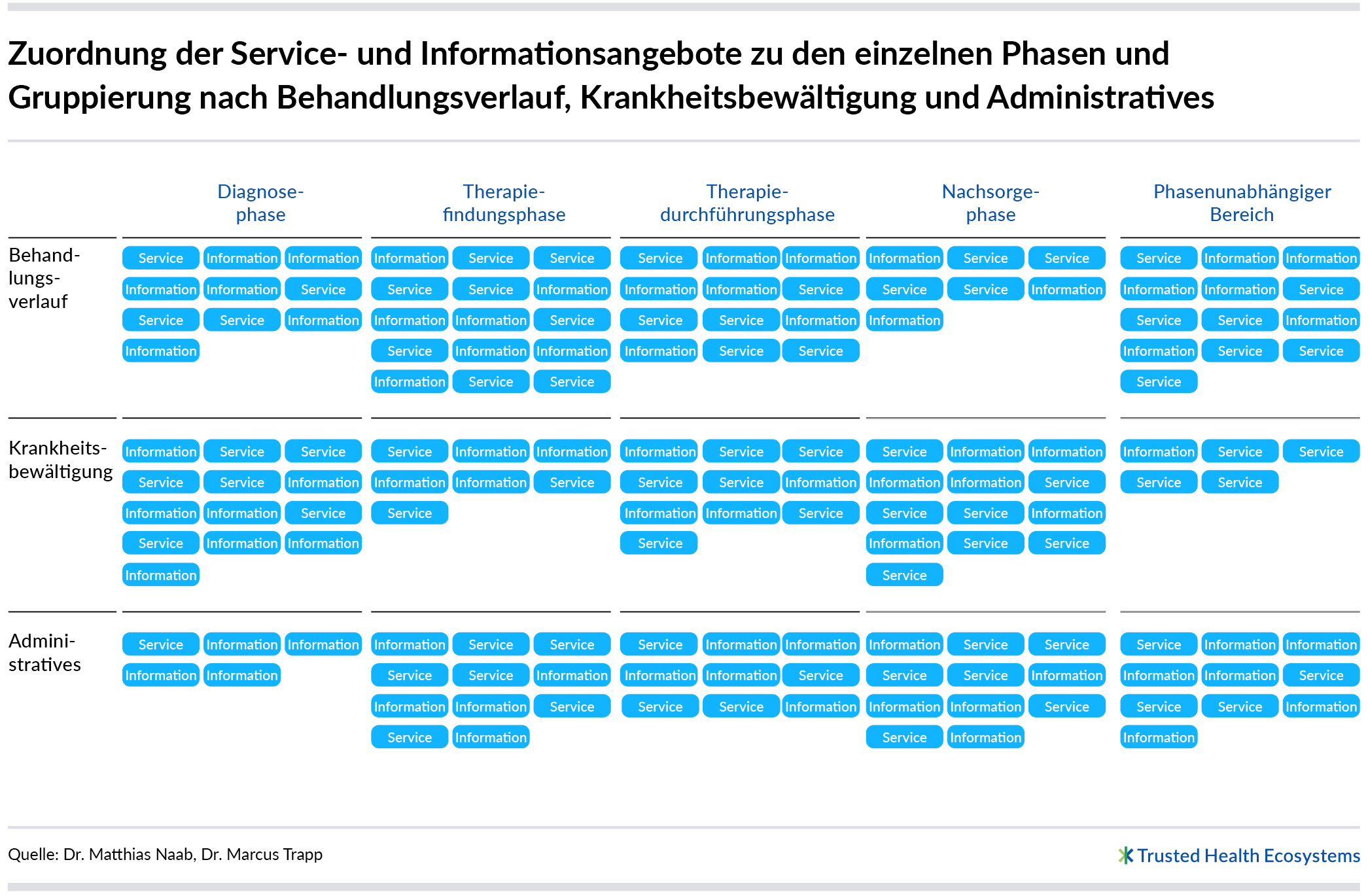
Expertinnen und Experten ordnen alle Themengebiete und Themen, die für die zu modellierende Indikation relevant sind, mindestens einer Phase zu. Somit sind auch alle zu einem Themengebiet oder einem Thema zugehörigen Informations- und Serviceangebote mindestens einer Phase zugeordnet. Die Vielzahl an Angeboten ist sehr unterschiedlich. So kann es beispielsweise Angebote zum „Behandlungsbedarf“ oder zur „Krankheitsbewältigung“ geben wie auch Angebote zu „Administratives“. Bei Bedarf lassen sich die Angebote in beliebig vielen zusammengehörigen Bereichen gruppieren.
Zusätzlich zu den Phasen gibt es in jedem Pfadmodell einen phasenunabhängigen Bereich, dem sämtliche Themengebiete und Themen zugeordnet werden, die in allen Phasen relevant sein könnten, etwa das Thema „Wann und wie erhalte ich Krankengeld?“
Informations- und Serviceangebote
Sobald alle inhaltlich relevanten Themen für eine Indikation ausgewählt, in Themengebieten strukturiert und in Phasen platziert sind, beginnt der wichtigste Teil der Pfadmodellgestaltung: Die Angebote werden ausgewählt und Themen zugeordnet. Ein Angebot ist ein qualitätsgeprüftes Informations- oder Serviceangebot (vgl. InfoCure: Qualität sichtbar machen) zu genau einem Thema, das Patientinnen und Patienten im Krankheitsverlauf unterstützt. Angebote beantworten somit die als Fragen formulierten Themen.
Beispiele:
- „Wann und wie erhalte ich Krankengeld?“ ➔ Informationsangebot Krankengeld: Ab wann Sie es bekommen und wie Sie es beantragen | Verbraucherzentrale.de
- „Wie finde ich ein passendes Krankenhaus?“ ➔ Serviceangebote www.bundes-klinik-atlas.de, AOK-Krankenhaussuche
Es ist davon auszugehen, dass die Anzahl der zuzuordnenden Informations- und Serviceangebote sehr groß sein wird, obwohl bei der Modellierung nur Angebote von qualitätsgesicherten Anbietern berücksichtigt werden. Zudem wird es ähnliche Angebote verschiedener Anbieter geben. In einer späteren Ausbaustufe sollten Informationsangebote darüber hinaus unterschiedlich aufbereitet vorliegen (z. B. in diversen Sprachen, für verschiedene Sprachniveaus, kulturelle Unterschiede), sodass Patientinnen und Patienten mit verschiedenen Voraussetzungen immer bestmöglich unterstützt werden können.
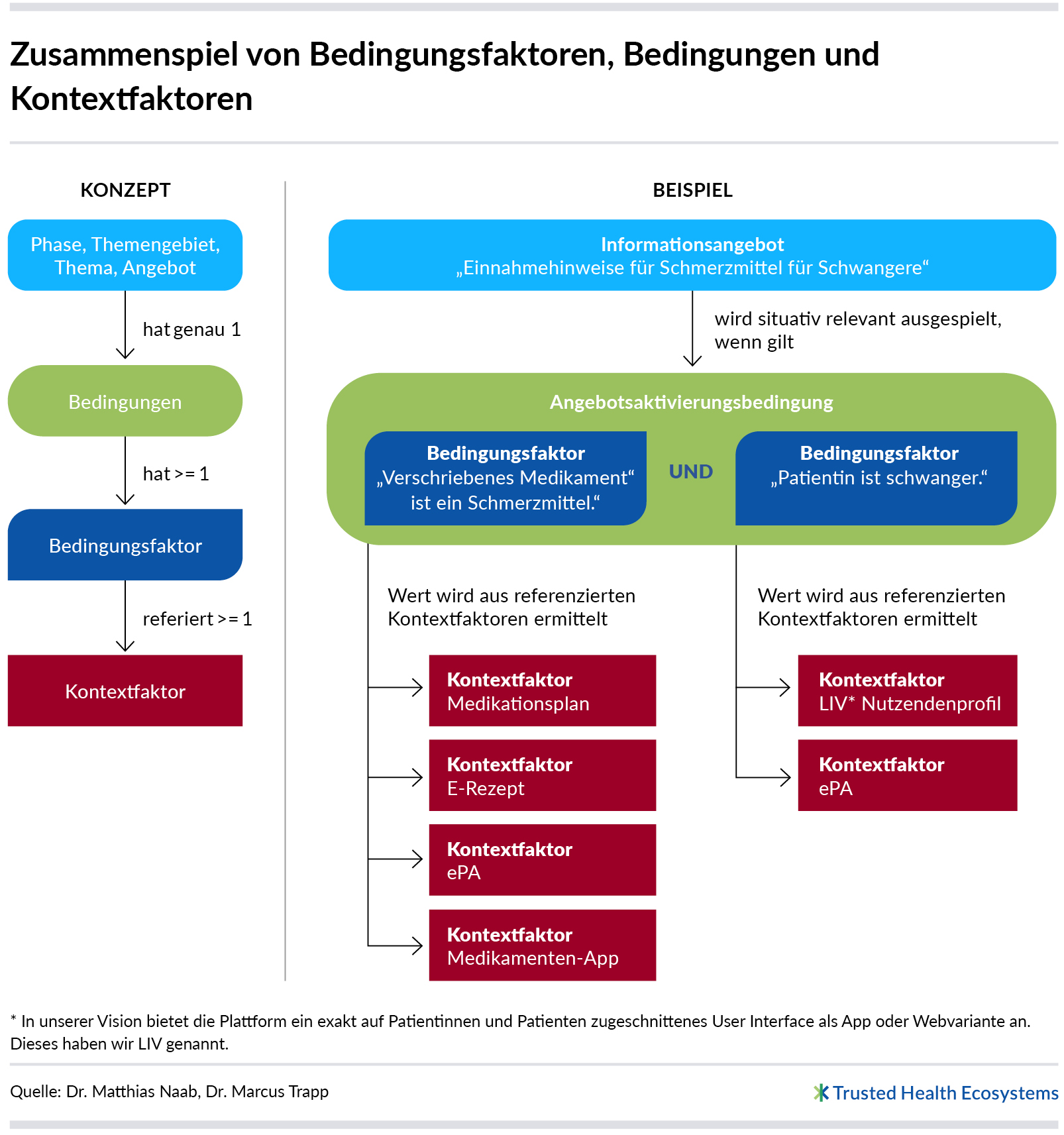
Ein Angebot kann ggf. für mehrere Themen relevant sein. Das Informationsangebot „Der Einsatz von Schmerzmitteln in der Arzneimitteltherapie“ lässt sich sowohl dem Thema „Wie wirkt mein Schmerzmittel?“ zuordnen als auch dem Thema „Was muss ich bei der Einnahme meines Schmerzmittels beachten?“. Bei manchen Themen kann es sinnvoll sein, auch Angebote zuzuordnen, die nicht perfekt passen, aber dennoch einen Vorteil bieten. Gibt es beispielsweise zum Thema „Was muss ich bei der Einnahme von Ibuprofen beachten?“ kein passgenaues Angebot, könnten allgemeinere „Einnahmehinweise für Schmerzmittel“ durchaus hilfreich sein.
Für jedes Angebot kann ein Ausspielungsintervall angegeben werden, zum Beispiel: „Bei jeder Nutzung“, „Jeden Tag“ oder „Jede Woche“. Ohne Angabe eines expliziten Intervalls wird ein Angebot nur einmal ausgespielt und somit auch nur einmal in die Patienteninformationspfad-Feed geschrieben.
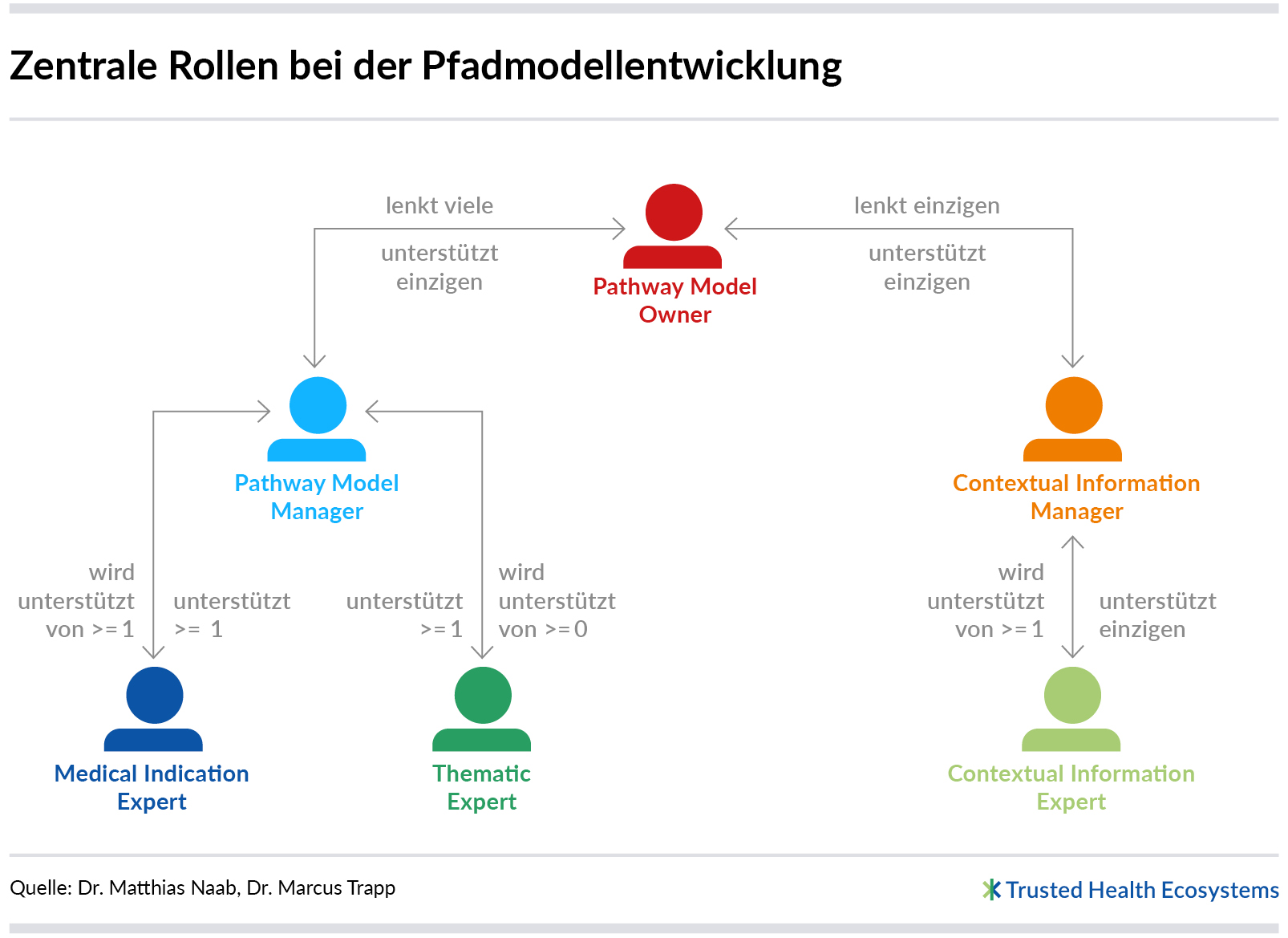
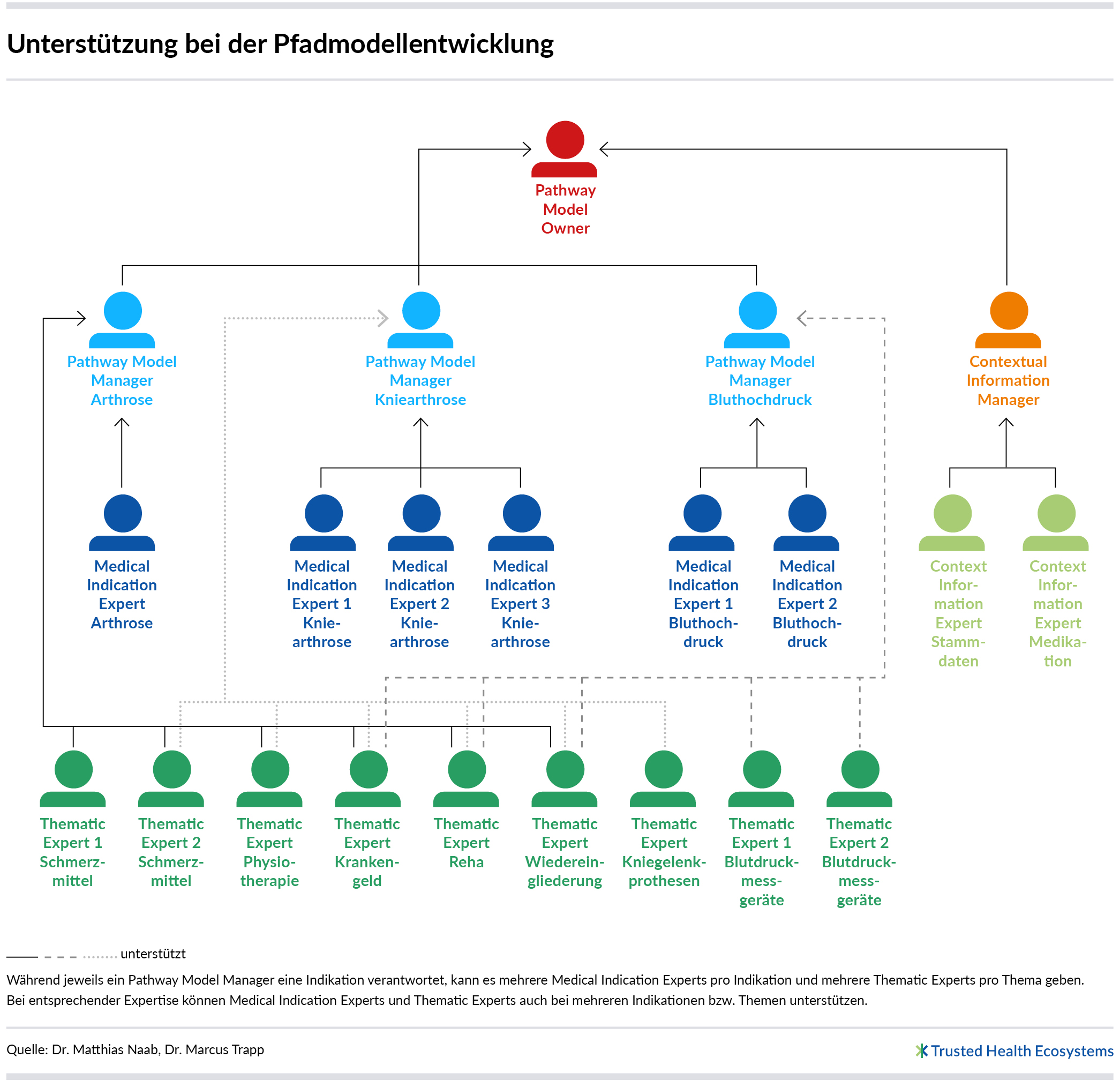
Um alle passenden Informations- und Serviceangebote für ein Pfadmodell auszuwählen und den Themen sinnvoll zuzuordnen, braucht es Expertise sowohl hinsichtlich der jeweiligen Indikation als auch aller zugehörigen Themengebiete und Angebotskategorien (z. B. medizinisch, organisatorisch, rechtlich). Dies kann eine Person allein nicht leisten. Die Erstellung eines Pfadmodells ist somit eine Aufgabe, bei der viele Menschen ihre jeweilige Expertise einbringen (vgl. Pfadmodellierung: Aufgaben, Rollen und Zusammenarbeit).
Die Modellierung der situativen Relevanz von Angeboten
Um die Informations- und Serviceangebote so passgenau wie möglich für die aktuelle gesundheitliche Situation einer Patientin oder eines Patienten bereitzustellen, kommen drei weitere Elemente des Modells ins Spiel: Bedingungsfaktoren, Bedingungen und Kontextfaktoren.
Bedingungsfaktoren & Kontextfaktoren
Ein Bedingungsfaktor kann sich direkt auf einen sogenannten Kontextfaktor beziehen (z. B. „BMI-Wert >= 25“ oder „Körpergröße > 180 cm“) oder aus einem komplexeren Kontextfaktor abgeleitet werden (z. B. können „Medikament wurde verschrieben“ oder „Ibuprofen 400 wurde verschrieben“ aus dem Kontextfaktor Medikationsplan abgeleitet werden). Bedingungsfaktoren sollen leicht verständlich formuliert sein. Alle diese Faktoren werden in einer Bedingungsfaktorsammlung zusammengefasst.
Was sind Kontextinformationen?
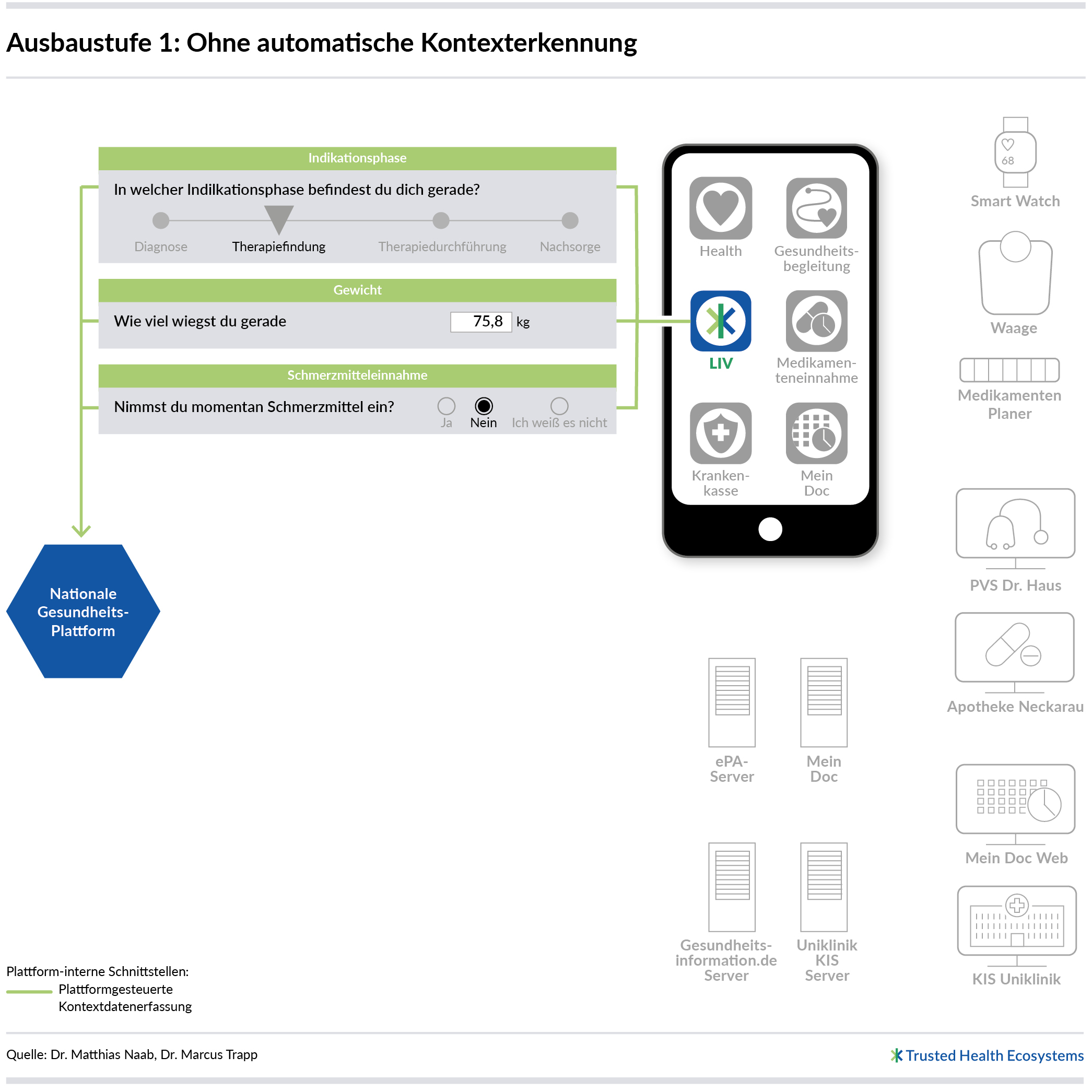
Bei Kontextinformationen handelt es sich um Angaben zum jeweiligen Kontext einer bestimmten Person. Dazu zählen grundlegende personenbezogene Merkmale (z. B. Alter, Geschlecht, Gewicht), Informationen zum Gesundheitsstatus (z. B. Einnahme von Medikamenten, Nutzung von Gesundheitsdienstleistungen), aktuelle Ereignisse (z. B. Verordnung eines neuen Medikaments, Einweisung in ein Krankenhaus oder das aktuelle Befinden) sowie individuelle Präferenzen in Bezug auf Informationsangebote (z. B. bevorzugte Sprache, Textniveau) (vgl. Ohne Kontext ist alles nichts). Die Kontextinformationen stehen in externen IT-Systemen bereits digital zur Verfügung und müssen für die nationale Gesundheitsplattform zur Personalisierung des Informations- und Serviceangebots zugreifbar sein. Dies erfordert Abstimmungen mit Anbietern bereits existierender Software-Lösungen (z. B. Praxisverwaltungssysteme (PVS), Krankenhausinformationssysteme (KIS), elektronische Patientenakte (ePA), IT-Systeme der Krankenkassen, Gesundheits-Apps, Digitale Gesundheitsanwendungen (DiGA) u. v. m.).
Bedingungen
Das Modellelement Bedingung wird in Pfadmodellen genutzt, um so genau wie möglich anzugeben, unter welchen Umständen ein Angebot situativ relevant ist. Eine Bedingung referenziert mindestens einen Bedingungsfaktor. Werden mehrere Bedingungsfaktoren referenziert, sind diese boolesch (UND | ODER | NICHT) miteinander verknüpft. Somit beschreibt eine Bedingung indirekt den Kontext, in dem eine Patientin oder ein Patient sich befinden muss, um ein bestimmtes Angebot zu erhalten. Bei der Modellierung von Bedingungen können alle Faktoren aus der Bedingungsfaktorsammlung verwendet werden.
Für jedes Element eines Pfadmodells gibt es eine Bedingung, die festlegt, wann es aktiviert wird und somit situativ relevant ist:
- Angebotsaktivierungsbedingung: Ein Angebot wird aktiviert, wenn seine
Aktivierungsbedingung eintritt und das übergeordnete Thema aktiviert ist. - Themenaktivierungsbedingung: Ein Thema wird aktiviert, wenn seine Aktivierungsbedingung eintritt und das übergeordnete Themengebiet aktiviert ist (soweit vorhanden).
- Themengebietsaktivierungsbedingung: Ein Themengebiet wird aktiviert, wenn seine Aktivierungsbedingung eintritt und das übergeordnete Themengebiet aktiviert ist (soweit vorhanden). Zudem muss die Phase aktiviert sein, dem das Themengebiet zugeordnet ist.
- Phasen-Aus- / Eintrittsbedingung: Eine Phase wird aktiviert, wenn ihre Eintrittsbedingung erfüllt ist. Durch das Eintreten einer späteren Phase wird die vorherige Phase deaktiviert, auch wenn deren Phaseneintrittsbedingung noch zutrifft. Nicht jedoch der phasenunabhängige Bereich.
Wird einem Modellelement keine Bedingung zugewiesen, ist dieses Element automatisch aktiviert. Für jedes Angebot kann somit jederzeit entschieden werden, ob es aktiviert – und damit situativ relevant – ist und an Patientinnen und Patienten ausgespielt werden soll. Hierzu müssen die jeweilige Angebotsaktivierungsbedingung sowie alle Bedingungen der Modellelemente geprüft werden, denen das Angebot direkt oder indirekt zugeordnet ist.
Vereinfachte Modellierung durch Pfadmodell-Hierarchie
Die Attraktivität der nationalen Gesundheitsplattform steigt mit jeder neuen Indikation, für die ein Pfadmodell vorliegt. Doch ein Pfadmodell muss nicht von Anfang an alle Aspekte einer Erkrankung abdecken – schon ab dem ersten Informations- oder Serviceangebot stiftet es einen Mehrwert für Patientinnen und Patienten.
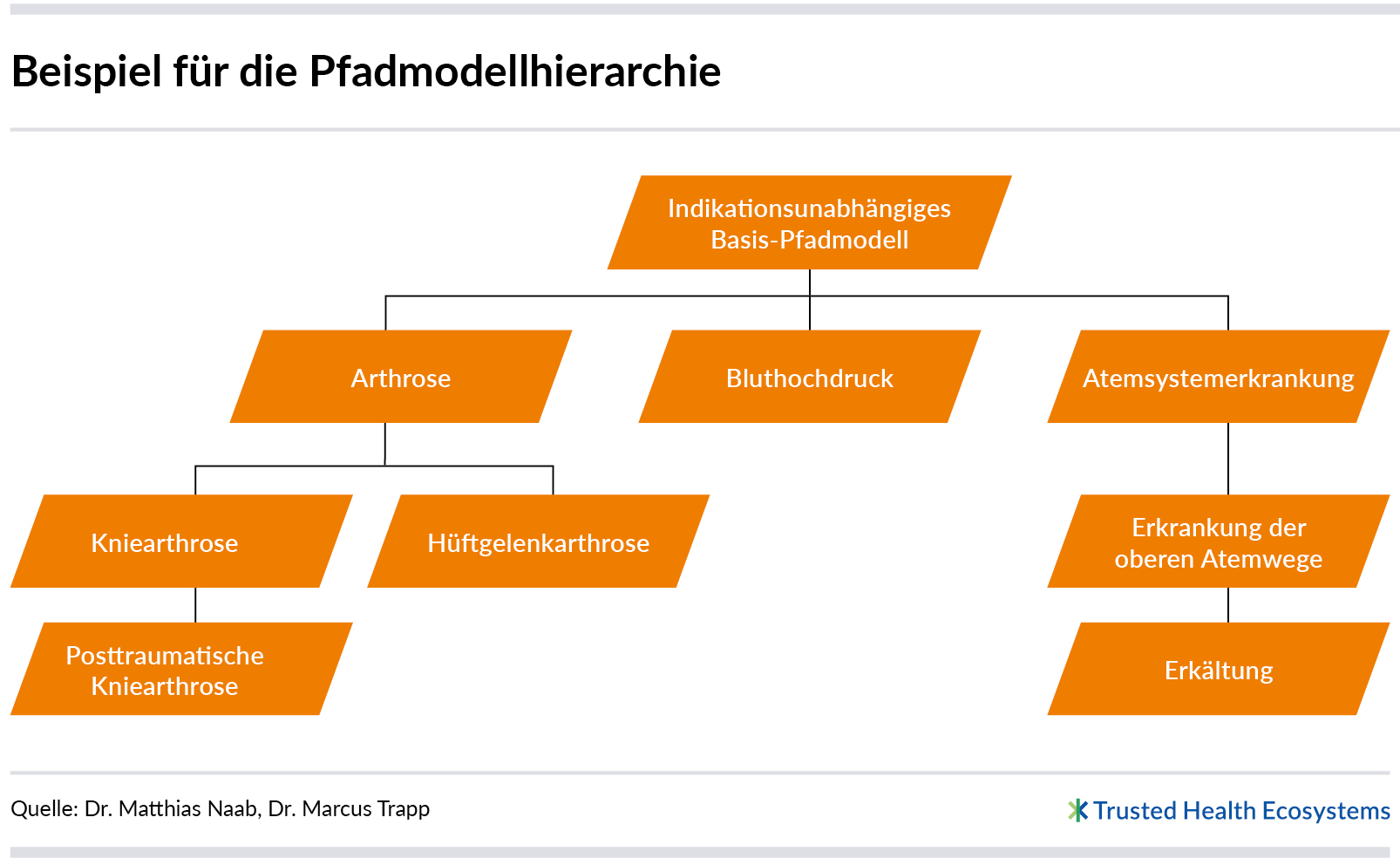
Um die Modellierung von Pfadmodellen weiter zu vereinfachen, werden alle Pfadmodelle hierarchisch organisiert. Auch hierfür kann die „Internationale Klassifikation der Krankheiten“ (ICD-11) als Grundlage dienen.
Den Ausgangspunkt der Hierarchie bildet ein Indikationsunabhängiges Basis- Pfadmodell, das alle Informations- und Serviceangebote sammelt, die ohne einen konkreten Krankheitsbezug relevant für Patientinnen und Patienten sein können (z. B. „Woran erkenne ich eine gute Arztpraxis?“ oder „Krankengeld – ab wann habe ich Anspruch und wie kann ich es beantragen?“). Dieses Pfadmodell ist wie alle anderen durch Themen, Themengebiete und Phasen sowie den phasenunabhängigen Bereich strukturiert.
Der Vorteil dieser vereinfachten Modellierung liegt darin, dass alle Pfadmodelle die Modellierung des übergeordneten Pfadmodells im Hierarchiebaum direkt übernehmen. Soll zum Beispiel unter das Pfadmodell Arthrose ein spezifischeres Pfadmodell Kniearthrose eingefügt werden, startet die Modellierung nicht mit einem leeren Pfadmodell, sondern mit dem Inhalt aus dem direkt übergeordneten Pfadmodell Arthrose – das wiederum alle Elemente aus dem Indikationsunabhängigen Basis-Pfadmodell enthält. Zunächst wird nun geprüft, ob das allgemeine Pfadmodell Arthrose auf „Kniearthrose“ genauso zutrifft; anschließend wird es ggf. angepasst. Danach kann das Modell um Themen, Themengebiete und Angebote für Kniearthrose erweitert werden.
Auf diese Weise können sehr schnell Pfadmodelle für neue Indikationen hinzugefügt werden. Ein weiterer Vorteil der Pfadmodell-Hierarchie ist, dass alle Änderungen an Pfadmodellen auf höheren Ebenen sich direkt auswirken auf die Pfadmodelle tieferer Ebenen, wenn sie miteinander verbunden sind. Änderungen am Indikationsunabhängigen Basis-Pfadmodell wirken sich somit auf alle Pfadmodelle im Hierarchiebaum aus. Wird beispielsweise im Indikationsunabhängigen Basis-Pfadmodell das Thema „Wann und wie erhalte ich Krankengeld?“ eingefügt, ist dieses Thema mit allen zugehörigen Angeboten dann auch in allen indikationsspezifischen Pfadmodellen verfügbar. Das Thema und die Angebote werden aber nicht autodie Pfadmodelle zunächst geprüft und freigegeben werden (vgl. Pfadmodellierung: Aufgaben, Rollen und Zusammenarbeit). Bei jedem Element eines Pfadmodells ist für die Modellierenden erkennbar, aus welcher Ebene im Hierarchiebaum es stammt.
Schnellstmöglicher Nutzen für Patientinnen und Patienten
Pfadmodelle bilden die Grundlage aller spezifischen Patienteninformationspfade. Der jeweils konkrete Kontext einer Patientin oder eines Patienten bestimmt, welche situativ relevanten Informations- und Serviceangebote aus einem indikationsspezifischen Pfadmodell in den individuellen Patienteninformationspfad übernommen werden.
Der Kernnutzen der nationalen Gesundheitsplattform ist, geprüfte Informations- und Serviceangebote kontextsensitiv bereitzustellen. Die Angebote zur Verfügung zu stellen, muss möglich sein, auch wenn noch nicht alle Kontextfaktoren vollautomatisch genutzt werden können. Wie dies funktionieren könnte, wird hier beschrieben: Pfadmodellierung: Kontextinformationen stiften schnellen Nutzen.
Für die Modellierung indikationsspezifischer Pfadmodelle wird eine breite Expertise in unterschiedlichsten Bereichen benötigt. Welche Rollen daran beteiligt sind und wie sie technisch unterstützt werden können, lässt sich hier nachlesen: Pfadmodellierung: Aufgaben, Rollen und Zusammenarbeit. Um Patientinnen und Patienten schnellstmöglich einen Vorteil zu bieten, muss die Modellierung auch ohne einen langwierigen und aufwändigen Standardisierungsprozess auskommen.
Autoren
Dr. Matthias Naab und Dr. Marcus Trapp sind Co-Founder von Full Flamingo. Sie helfen Unternehmen, pragmatisch die wichtigen Entscheidungen in der digitalen Transformation abzusichern. Bis 2022 waren sie am Fraunhofer IESE als Führungskräfte tätig und haben das Thema „Digitale Ökosysteme und Plattformökonomie“ mit aufgebaut und verantwortet.